Γράφει ο Ανδρόνικος Χρυσανθόπουλος BSc, MSc (cand.) Οπτικός – Οπτομέτρης
Η ξηροφθαλμία είναι μια πάθηση η οποία μπορεί να οφείλεται είτε σε ταχεία εξάτμιση των δακρύων είτε στη μειωμένη παραγωγή τους. Η ξηροφθαλμία έχει σημαντικό επιπολασμό με την ίδια να παραμένει μια από τις λιγότερο διεγνωσμένες και διαχειρίσιμες παθολογίες. Ο αντίκτυπος της είναι εξίσου σημαντικός στην οικονομία και τη προσωπική ζωή. Συγκεκριμένα, πρόσφατη μελέτη έδειξε πως το συνολικό (άμεσο: τεχνητά δάκρυα, ειδικές συσκευές, επίσκεψη στο ιατρείο, κ.α, και έμεσο: απώλεια παραγωγικότητας) μέσο ετήσιο ιατρικό κόστος για τη διαχείριση της ξηροφθαλμίας ήταν 783$ / ασθενή, με την επιβάρυνση στο σύστημα υγείας της Αμερικής να φτάνει τα 3.84 δις δολάρια [2,16,27,30,33]. Η διαχείριση της έντονης ξηροφθαλμίας (και ιδιαίτερα όταν προκύπτει από κάποιο σύνδρομο όπως το σύνδρομο Sjogren) είναι ιδιαίτερα κρίσιμη για τον ασθενή. Η ξηροφθαλμία είναι πολυπαραγοντική κατάσταση με κάποια από τα βασικότερα αίτια να θεωρούνται το γυναικείο φύλο, η ηλικία και οι περιβαλλοντικές συνθήκες. Η πρώτη γραμμή αντιμετώπισης παραδοσιακά είναι τα τεχνητά δάκρυα. Πλήθος τεχνητών δακρύων κυκλοφορούν στην αγορά, ωστόσο, πρέπει να βρεθεί το κατάλληλο που θα εξυπηρετεί το κάθε άτομο. Δεν είναι σπάνιο φυσικά τα τεχνητά δάκρυα να μην έχουν σημαντική συνεισφορά στη βελτίωση των συμπτωμάτων και των σημείων. Η αποτελεσματικότητα της δράσης τους μπορεί να αξιολογηθεί μετά από τακτική χρήση περίπου ενός μήνα. Σε περίπτωση που τα δάκρυα δεν γίνουν ανεκτά διαφορετικές προσεγγίσεις που θα εξατομικευτούν στις ανάγκες πρέπει να μελετηθούν (εικόνα 1). Τέλος, σημαντικό είναι να τονίσουμε πως τα δάκρυα δεν αποτελούν θεραπεία (καθώς δεν αντιμετωπίζουν την υποκείμενη αιτία) αλλά δρουν ως μέτρο πρόληψης και υγιεινής για την οφθαλμική επιφάνεια και το δακρυϊκό φιλμ.
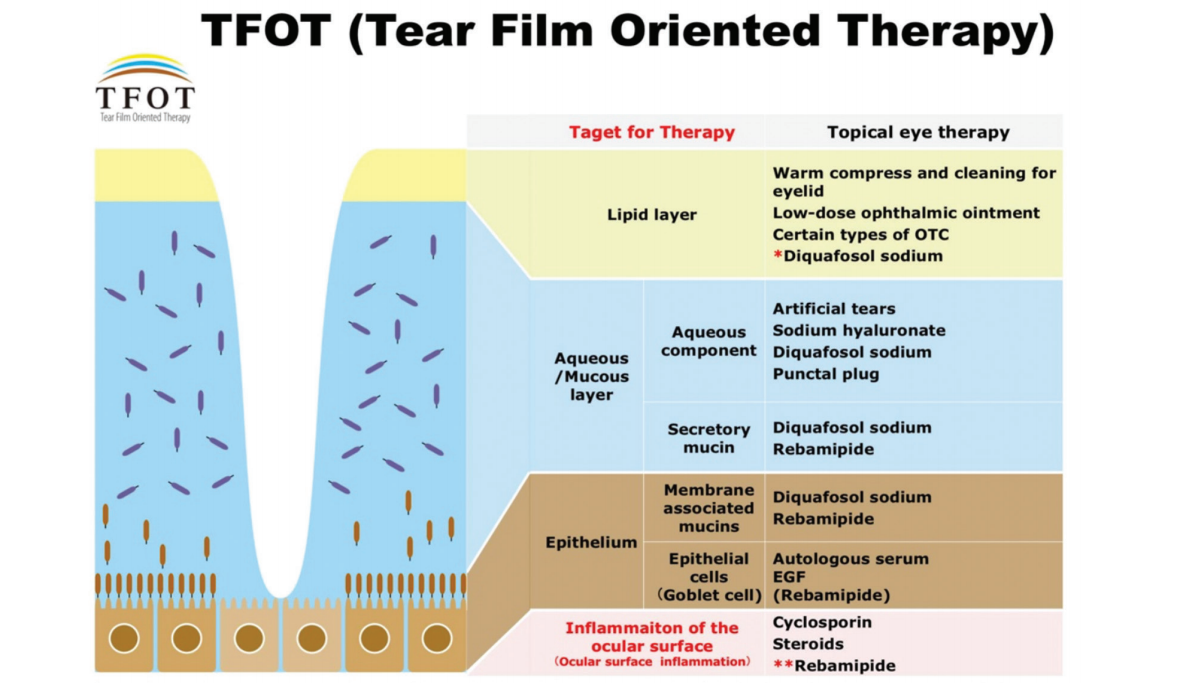
Εικόνα 1: Περιγραφή της μεθόδου διαχείρισης που ενδεχομένως να επιλεχθεί ανάλογα τη στοιβάδα που αντιμετωπίζεται το πρόβλημα [9].
Η ξηροφθαλμία
Το δακρυϊκό φιλμ αποτελεί βασικό παράγοντα για τη σωστή διάθλαση και την οπτική εικόνα που λαμβάνουμε, τα δάκρυα και ο κερατοειδής αφορούν το μεγαλύτερο τμήμα της διαθλαστικής δύναμης του οφθαλμού, κακή ποιότητα δακρύων αντιστοιχεί με μειωμένη ευαισθησία αντίθεσης και αυξημένες εκτροπές στο κερατοειδή, τα οποία με τη σειρά τους οδηγούν και σε κακή ποιότητα εικόνας. Περαιτέρω, η λειτουργία των δακρύων ξεπερνάει το κομμάτι της διάθλασης καθώς συμβάλλει στην ενυδάτωση, τη τροφοδοσία, την επούλωση, τη προστασία του κερατοειδούς και της οφθαλμικής επιφάνειας, και άλλα (εικόνα 2).
Η ξηροφθαλμία είναι μια αρκετά συνηθισμένη κατάσταση η οποία παρουσιάζει επιπολασμό που κυμαίνεται από 5% έως 50% (το εύρος της τιμής οφείλεται στο μη καθολικό τρόπο μέτρησης και ερμηνείας των αποτελεσμάτων σε αξιολογήσεις που σχετίζονται με την ποιότητα – ποσότητα των δακρύων) [4,10,11,13,17,20,27,30]. Η ξηροφθαλμία ορίζεται ως μια πολυπαραγοντική ασθένεια της οφθαλμικής επιφάνειας που χαρακτηρίζεται από απώλεια ομοιόστασης του δακρυϊκού φιλμ και συνοδεύεται από οφθαλμικά συμπτώματα, στα οποία αιτιολογικούς ρόλους παίζουν η αστάθεια και η υπερωσμωτικότητα του δακρυϊκού φιλμ, η φλεγμονή και η βλάβη της οφθαλμικής επιφάνειας και οι νευροαισθητηριακές ανωμαλίες. Η ξηροφθαλμία μπορεί να κατηγοριοποιηθεί σε τρεις μορφές, την ξηροφθαλμία που οφείλεται σε μειωμένη παραγωγή δακρύων, στην ξηροφθαλμία που οφείλεται σε ταχεία εξάτμιση δακρύων και στη ξηροφθαλμία που εμπίπτει και στις δυο κατηγορίες. Μελέτες δείχνουν πως η ξηροφθαλμία εξαιτίας της ταχείας εξάτμισης των δακρύων παρατηρείται τρεις φορές περισσότερο συγκριτικά με την ξηροφθαλμία που οφείλεται σε μειωμένη παραγωγή δακρύων, βέβαια, το 30% των ατόμων που θα διαγνωστούν με ξηροφθαλμία παρουσιάζουν και τις δύο μορφές ξηροφθαλμίας [4].
Τέλος, αξίζει να αναφερθεί πως η ξηροφθαλμία είναι μια από τις πιο αδιάγνωστες και λιγότερο διαχειρίσιμες παθήσεις.
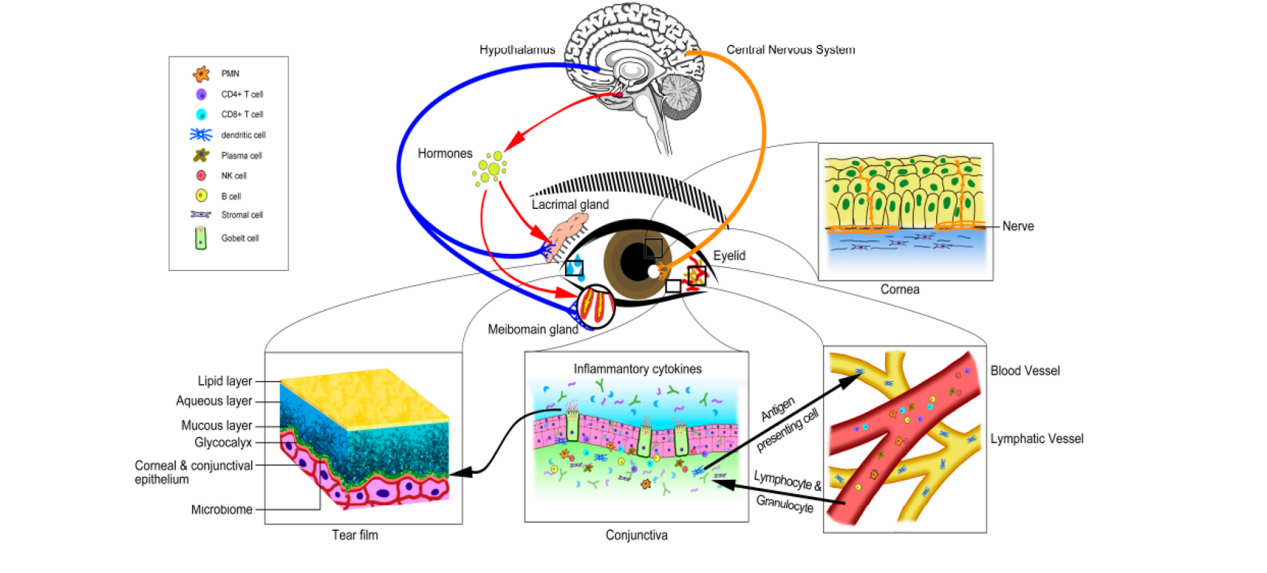
Εικόνα 2: Απεικόνιση του τρόπου παραγωγής της δακρυϊκής στοιβάδας και του μικρο- περιβάλλοντος της οφθαλμικής επιφάνειας [15].
Παράγοντες κινδύνου
Όπως αναφέρθηκε και ανώτερα η ξηροφθαλμία χωρίζεται σε δύο βασικές κατηγορίες, την ξηροφθαλμία που οφείλεται σε ταχεία εξάτμιση των δακρύων και στην ξηροφθαλμία που οφείλεται σε μειωμένη παραγωγή των δακρύων. Η σωστή ταξινόμηση έχει βρεθεί χρήσιμη για τη καλύτερη διαχείριση της κατάστασης. Η εμφάνιση της παθολογίας μπορεί να οφείλεται σε πλήθος παραγόντων καθώς η πάθηση είναι πολύ-παραγοντική, συγκεκριμένα όμως κάποιοι από τους βασικότερους παράγοντες παρουσιάζονται στον πίνακα 1 (εικόνα 3) [5,11,13,15,16,18,30].
Παράγοντες κινδύνου εμφάνισης ξηροφθαλμίας | ||
Υψηλών αποδεικτικών στοιχείων | Μέτριων αποδεικτικών στοιχείων | Χαμηλών αποδεικτικών στοιχείων |
ηλικία | Φάρμακα όπως τρικυκλικά αντικαταθλιπτικά, εκλεκτικοί αναστολείς επαναπρόσληψης σεροτονίνης, διουρητικά, β-αναστολείς | Αντιχολινεργικά φάρμακα όπως π.χ αγχολυτικά, αντιψυχωσικά |
Γυναικείο φύλο | Σακχαρώδης διαβήτης | Κάπνισμα |
Θεραπεία με οιστρογόνα | HIV | Αλκοόλ |
αντισταμινικά | Συστηματική χημειοθεραπεία | Εμμηνόπαυση |
Αγγειακές νόσοι του κολλαγόνου | Εγχείρηση καταρράκτη με μεγάλη τομή | Έγχυση βοτουλινικής τοξίνης |
Διαθλαστική κερατοειδούς | Κερατοπλαστική | Ακμή |
Έλλειψη βιταμίνης Α | Χαμηλή υγρασία αέρα | Ουρική αρθρίτιδα |
Ηπατίτιδα Γ | Σαρκοείδωση | Από του στόματος αντισυλληπτικά |
Ανεπάρκεια ανδρογόνων | Δυσλειτουργία ωοθηκών | Εγκυμοσύνη |
Σύνδρομο Sjogren | Ροδόχρους ακμή | |
Πίνακας 1
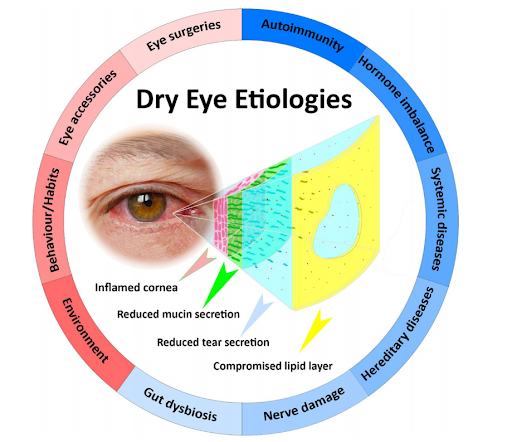
Εικόνα 3: Αιτιολογικοί παράγοντες που οφείλονται για τη κακή ποιότητα των δακρύων. Παρατηρούμε τη ρωγμή – ΄΄κενό΄΄ της λιπιδικής στοιβάδας που αφήνει έκθετη την υδάτινη και κατά συνέπεια τη βλεννώδη, για ταχύτερη εξάτμιση (ξηροφθαλμία εξαιτίας ταχείας εξάτμισης των δακρύων) [18]
Επιπολασμός και Οικονομική επιβάρυνση
Τα ποσοστά της ξηροφθαλμίας όπως αναφέρθηκε και προηγουμένως καταγράφουν μεγάλο εύρος, σε αριθμούς όμως αυτό ερμηνεύεται πως 400.000.000 έως 3.700.000.000 [20] άτομα πάσχουν από κάποια μορφή ξηροφθαλμίας ήπια ή σοβαρή. Μάλιστα, σύμφωνα με πλήθος μελετών ο επιπολασμός στις γυναίκες καταγράφει υψηλότερα ποσοστά συγκριτικά με τον επιπολασμό στους άντρες, ιδιαίτερα από τη στιγμή που οι γυναίκες περάσουν την φάση της εμμηνόπαυσης. Περαιτέρω, με την αύξηση της ηλικίας παρατηρείται και αύξηση των ποσοστών ξηροφθαλμίας. Βέβαια, αυτό σε καμία περίπτωση δεν καθιστά τη ξηροφθαλμία ως μια πάθηση αποκλειστικά των ανθρώπων μεγαλύτερης ηλικίας. Αντιθέτως, με την αύξηση χρήσης ψηφιακών οθονών παρατηρείται και αύξηση στην εμφάνιση της ξηροφθαλμίας. Συγκεκριμένα, υπολογίζεται πως περίπου 1/2 [17] χρήστες ψηφιακών συσκευών παρουσιάζει κάποιο σύμπτωμα ξηρότητας των οφθαλμών [17].
Όσο αφορά την οικονομική επιβάρυνση στο άτομο και στη κοινωνία. Πρόσφατη μελέτη έδειξε πως το συνολικό (άμεσο: τεχνητά δάκρυα, ειδικές συσκευές, επίσκεψη στο ιατρείο, κ.α, και έμεσο: απώλεια παραγωγικότητας) μέσο ετήσιο ιατρικό κόστος για τη διαχείριση της ξηροφθαλμίας ήταν 783$ / ασθενή, με την επιβάρυνση στο σύστημα υγείας της Αμερικής να φτάνει τα 3.84 δις δολάρια [2,16,27,30,33]. Η διαχείριση της έντονης ξηροφθαλμίας (και ιδιαίτερα όταν προκύπτει από κάποιο σύνδρομο όπως το σύνδρομο Sjogren) είναι ιδιαίτερα κρίσιμη για τον ασθενή. Διάφορες μελέτες ανέφεραν ότι η ξηροφθαλμία ιδιαίτερα σε ασθενείς με σύνδρομο Sjögren παρεμπόδιζε την εργασία από 184 έως 200 ημέρες το χρόνο κατά μέσο όρο. Ακόμα, οδήγησε από 2 έως 5 ημέρες απουσίας ετησίως [16], με εκτιμώμενη απώλεια παραγωγικότητας άνω των 5000$ / ασθενή ανά έτος [16]. Άλλη μελέτη που διεξήχθη στην Αγγλία κατέγραψε πως το 2014 συνταγογραφήθηκαν περισσότερα από 6,4 εκατομμύρια προϊόντα με κόστος άνω των £ 27 εκατομμύρια στην κοινωνία [16], ενώ, αποτελέσματα άλλης έρευνας έδειξαν πως σε ατομικό επίπεδο, οι άνθρωποι ξοδεύουν περίπου 126 αμερικάνικα δολάρια ετησίως σε θεραπείες χωρίς ιατρική συνταγή για τη διαχείριση των συμπτωμάτων ξηροφθαλμίας [27]—συμπεριλαμβανομένης της τοπικής θεραπείας και των συμπληρωμάτων διατροφής. Τέλος, σε μελέτη στην Οσάκα τα αποτελέσματα έδειξαν πως η μειωμένη παραγωγικότητα λόγω ξηροφθαλμίας φτάνει τα 1.380.000 δολάρια ετησίως για ένα γραφείο με 600 εργαζομένους [33].
Φακοί επαφής και Ξηροφθαλμία
Η χρήση φακών επαφής (φ.ε.) θεωρείται πιθανόν παράγοντας κινδύνου λόγω της διαταραχής της ομοιόστασης της δακρυϊκής στοιβάδας και της τριβής που προκαλείται με τα βλέφαρα. Οι χρήστες φακών επαφής φαίνεται να έχουν 12 φορές μεγαλύτερη πιθανότητα από ότι οι εμμέτρωπες και 5 φορές από ότι οι διοπτροφόροι να αναφέρουν συμπτώματα ξηροφθλαλμίας [24].
Άτομα που αφιερώνουν 6 ή περισσότερες ώρες μπροστά από ψηφιακές οθόνες φορώντας τους φακούς επαφής είχαν μεγαλύτερη πιθανότητα να παρουσιάσουν συμπτώματα ξηροφθαλμίας συγκριτικά με άτομα που δεν χρησιμοποιούσαν φ.ε. , με τον επιπολασμό να φτάνει το 65% και το 50% αντίστοιχα [13].
Ωστόσο, αυτό που είναι βασικό να αναρωτηθούμε και στη συνέχεια να απαντήσουμε είναι αν τα συμπτώματα ξηροφθαλμίας προϋπήρχαν σε αυτούς τους χρήστες φακών επαφής ή αν είχαν τη προδιάθεση – τάση να εμφανίσουν σημεία ξηρότητας και η εφαρμογή του φακού οδήγησε στην τελική εμφάνιση τους.
Ψηφιακές οθόνες, Βλεφαρισμοί και Ξηροφθαλμία
I.Η επιρροή των ψηφιακών συσκευών
Η καταπόνηση από τις ψηφιακές συσκευές, γνωστή και ως σύνδρομο του υπολογιστή, δημιουργεί ένα μεγάλο εύρος οπτικών και οφθαλμικών προβλημάτων, με τον επιπολασμό της να φτάνει έως και το 50% ανάμεσα σε χρήστες υπολογιστών [13]. Τα συμπτώματα εμπίπτουν σε δύο βασικές κατηγορίες, αυτά που σχετίζονται με δυσλειτουργίες της προσαρμογής ή διόφθαλμων προβλημάτων, και, αυτά που σχετίζονται με εξωτερικούς παράγοντες όπως η ξηροφθαλμία.
Το 2016 σε ερεύνα με πάνω από 10000 ενήλικες Αμερικάνους παρατηρήθηκε πως συμπτώματα κατεγράφησαν πιο έντονα στις γυναίκες, με τον επιπολασμό αυτό να φτάνει το 65% ανεξάρτητα από το φύλο [13]. Περαιτέρω υψηλότερα ποσοστά ξηροφθαλμίας παρατηρήθηκαν σε άτομα που χρησιμοποιούσαν παράλληλα δύο ή περισσότερες συσκευές, συγκριτικά με αυτούς που χρησιμοποιούσαν μόνο μια, με τον επιπολασμό να φτάνει το 75% και 53% αντίστοιχα. Στοιχεία από άλλες έρευνες δείχνουν πως η χρόνια χρήση ψηφιακών οθονών σχετίζεται με μειωμένη παρουσία της υδάτινης στοιβάδας [13]. Σε μια μελέτη 1025 υπαλλήλων γραφείου, >8 ώρες καθημερινής χρήσης ψηφιακής οθόνης συσχετίστηκαν με μειωμένο σκορ Schirmer I (≤5 mm) σε σύγκριση με <2 ώρες καθημερινής χρήσης ψηφιακής οθόνης [31].
Πολλές μελέτες υποδεικνύουν ότι οι ακόλουθοι παράγοντες σχετίζονται με την ψηφιακή καταπόνηση των ματιών: μη διορθωμένο διαθλαστικό σφάλμα (συμπεριλαμβανομένης της πρεσβυωπίας), προβλήματα της προσαρμογής και δυσλειτουργίες σύγκλισης, αλλοιωμένο μοτίβο βλεφαρισμών (μειωμένος ρυθμός και ατελές βλεφαρισμός), υπερβολική έκθεση σε έντονο φως, κοντινές αποστάσεις εργασίας και μικρότερο μέγεθος γραμματοσειράς. Δεδομένου ότι ένα σύμπτωμα μπορεί να προκαλείται από έναν ή περισσότερους παράγοντες, θα πρέπει να υιοθετηθεί μια ολιστική προσέγγιση. Η πρόληψη είναι η κύρια στρατηγική για τη διαχείριση της ψηφιακής καταπόνησης των ματιών, η οποία περιλαμβάνει: (α) τη διασφάλιση ενός εργονομικού εργασιακού περιβάλλοντος (σωστό ύψος οθόνης και γραφείου, οι περιβαλλοντικές συνθήκες όπως η υγρασία, κ.α.) και (β) την οπτική εξέταση και φροντίδα των ματιών για τη θεραπεία οπτικών διαταραχών και άλλων παραγόντων που μπορεί να οδηγήσουν στην εμφάνιση των συμπτωμάτων. Ειδικότερα, (i) κατάλληλη διόρθωση του διαθλαστικού σφάλματος, (ii) διαχείριση δυσλειτουργιών σύγκλισης και προσαρμογής, (iii) χρήση τεχνητών δακρύων για την ανακούφιση των συμπτωμάτων που σχετίζονται με την ξηροφθαλμία· (iv) φακοί επαφής με βελτιωμένη άνεση, ιδιαίτερα στο τέλος της ημέρας και σε δύσκολα περιβάλλοντα. Περιβαλλοντικές τροποποιήσεις μπορεί επίσης να ληφθούν υπόψη για την πρόληψη ή τον μετριασμό της ξηροφθαλμίας σε χρήστες ψηφιακής οθόνης. Μια μελέτη 44 χρηστών υπολογιστών διαπίστωσε ότι 1 ώρα χρήσης υπολογιστή με υγραντήρα συσχετίστηκε με βελτίωση του χρόνου διάσπασης των δακρύων και της υποκειμενικής άνεσης σε σύγκριση με 1 ώρα χρήσης υπολογιστή χωρίς τον υγραντήρα [31]. Ωστόσο, τα προληπτικά οφέλη των υγραντήρων για διαχείριση της ξηροφθαλμίας και της πρόληψης των συμπτωμάτων απαιτούν περαιτέρω διερεύνηση.
Τέλος, απαιτείται ιδιαίτερη προσοχή για άτομα που διατρέχουν υψηλό κίνδυνο ψηφιακής καταπόνησης των ματιών, όπως οι εργαζόμενοι σε υπολογιστές και οι χρήστες φακών επαφής.
II.Οι βλεφαρισμοί σε διαφορετικές δραστηριότητες
Ο ρυθμός και η ποιότητα βλεφαρισμών είναι κρίσιμη για τη παραγωγή των δακρύων και τη διατήρηση της ομοιόστασης της οφθαλμικής επιφάνειας. Είναι γνωστό πως η χρήση ψηφιακών συσκευών μειώνει σημαντικά τόσο το ρυθμό όσο και την ΄΄ποιότητα΄΄ των βλεφαρισμών. Συγκεκριμένα, μελέτες έχουν δείξει πως ο ρυθμός των βλεφαρισμών μειώνεται έως και 5 φορές μπροστά από την οθόνη. Για παράδειγμα έρευνα κατέγραψε μέσο ρυθμό βλεφαρίσματος 18.4 φορές / λεπτό πριν από τη χρήση υπολογιστή και 3.6 φορές / λεπτό κατά τη χρήση υπολογιστή. Άλλη έρευνα σε εργαζόμενους γραφείου κατέγραψε 22 βλεαφαρισμούς ανά λεπτό σε κατάσταση χαλάρωσης και 7 βλεφαρισμούς ανά λεπτό όταν χρησιμοποιούσαν ψηφιακή οθόνη [13,24,30], με αντίστοιχες έρευνες να καταγράφουν παρόμοια αποτελέσματα. Περαιτέρω, οι βλεφαρισμοί διαφέρουν ανάλογα το πόσο απαιτητική είναι η δουλειά που καλείται να πραγματοποιήσει ένα άτομο. Για παράδειγμα, το διάβασμα σε γραπτό κείμενο έχει πολύ μικρότερα ποσοστά μη ολοκληρωμένων βλεφαρισμών (0 – 5%) συγκριτικά με την ανάγνωση σε tablet (14.5%) και υπολογιστή (13.5%), τα παραπάνω πρέπει να συγκρίνονται όταν το ίδιο άτομο εκτελεί την ίδια δραστηριότητα και στις τρεις περιπτώσεις (π.χ. ανάγνωση) και όχι όταν εκτελεί διαφορετικές δραστηριότητες μεταξύ των τριών (π.χ υπολογιστή – παιχνίδι, έντυπο – ανάγνωση) καθώς η δραστηριότητα καθορίζει και τη ποσότητα – ποιότητα των βλεφαρισμών. Συγκεκριμένα, έχει αποδειχθεί ότι ο ρυθμός βλεφαρισμών μειώνεται περισσότερο κατά την προβολή σύνθετων στόχων εκτύπωσης σε σύγκριση με απλούς στόχους εκτύπωσης όταν προβάλλονται και οι δύο σε χαμηλές βλεμματικές θέσεις. Μειωμένος ρυθμός βλεφαρίσματος σε διάστημα τριών λεπτών έχει βρεθεί με πολύπλοκα παιχνίδια υπολογιστή που απαιτούν συνεχή προσοχή, σε σύγκριση με την παρακολούθηση ταινίας ή απλής ανάγνωσης στην οθόνη. Συνεπώς, σημαντικό είναι στο παραπάνω αποτέλεσμα να παρατηρήσουμε πως επηρεάζονται οι ολοκληρωμένοι βλεφαρισμοί (ποιότητα βλεφαρισμών) σε διαφορετικές καταστάσεις. Η κίνηση των βλεφάρων κατά τη διάρκεια ενός βλεφαρίσματος απλώνει το δακρυϊκό φιλμ ομοιόμορφα πάνω από στην οφθαλμική επιφάνεια, ο μη ολοκληρωμένος βλεφαρισμός διαταράσσει κατά συνέπεια την ισορροπία του δακρυϊκού φιλμ, με αποτέλεσμα τη διαταραχή της δομής των δακρύων και συνεπώς την ομοιόσταση του οφθαλμικής επιφάνειας και αυτό εν τέλει με τη σειρά του, μπορεί να προκαλέσει συμπτώματα οφθαλμικής δυσφορίας [25,30,31,33].
III. Βλεμματική Θέση
Υπάρχει σχέση μεταξύ της γωνίας βλέμματος και του ρυθμού βλεφαρισμού (εικόνα 4). Η εξάτμιση και η σταθερότητα της δακρυϊκής στοιβάδας είναι πιο πιθανό να επηρεαστεί σε υψηλότερες γωνίες βλέμματος, επειδή το βλεφαρικό άνοιγμα (βλεφαρική σχισμή) είναι μεγαλύτερο και κατά συνέπεια μια μεγαλύτερη περιοχή της οφθαλμικής επιφάνειας πρέπει να καλύπτεται από δακρυϊκό φιλμ, στη κάτω βλεμματική θέση, δεν είναι γνωστό τι αντίκτυπο έχει αυτό στα συμπτώματα ξηροφθαλμίας. Υπάρχουν ενδείξεις ότι η προβολή μιας οθόνης στη κύρια βλεμματική θέση αυξάνει την εκτεθειμένη οφθαλμική επιφάνεια σε σύγκριση με την προβολή της ίδιας εργασίας σε οθόνη υπολογιστή με χαμηλότερη γωνία. Ένας μειωμένος ρυθμός βλεφαρισμών σε χαμηλές βλεμματικές θέσεις έχει σημειωθεί σε μελέτες τυπωμένων κειμένων. Κατά συνέπεια, τα συμπτώματα πιθανόν να ποικίλλουν ανάλογα με την εκτεθειμένη οφθαλμική επιφάνεια και την κατανομή του δακρυϊκού φιλμ [33].
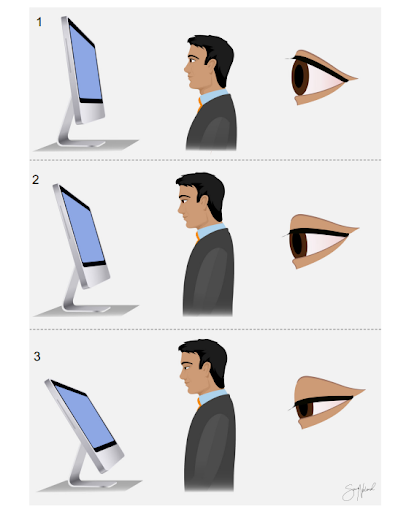
Εικόνα 4: παρατηρούμε πως η διαφορετική γωνία οθόνης οδηγεί και σε αλλαγή της γωνίας της βλεμματικής θέσης, μελέτες έχουν δείξει πως το μεγαλύτερο άνοιγμα των βλεφάρων προκαλεί ταχύτερη εξάτμιση των δακρύων. Ένα σωστά εργονομικά σχεδιασμένο περιβάλλον μπορεί να οδηγήσει και σε βελτίωση των συμπτωμάτων της ξηροφθαλμίας [33].
Τα Τεχνητά Δάκρυα
I.Γενικές πληροφορίες σχετικά με τα τεχνητά δάκρυα
Η πλειοψηφία των τεχνητών δακρύων έχουν ως βάση το νερό και περιέχουν παράγοντες που ενισχύουν το ιξώδες, άλλα συστατικά που μπορεί να περιέχουν αφορούν ωσμοτικούς παράγοντες, συντηρητικά, κ.α. Τα τεχνητά δάκρυα με βάση το νερό αφορούν κυρίως τη βλεννώδη και την υδαρή στοιβάδα και φαίνεται πως μπορούν να βοηθήσουν σε κάθε τύπο ξηροφθαλμίας. Το ιξώδες αυξάνει το χρόνο διατήρησης των δακρύων, συνεπώς αυξάνει τη διάρκεια της ενυδάτωσης. Βέβαια, αν και το υψηλό ιξώδες έχει αυτή τη βοηθητική χρήση, πρέπει να υπάρχει ισορροπία καθώς τα τεχνητά δάκρυα υψηλού ιξώδους μπορούν να προκαλέσουν παροδική θολή όραση και να αυξήσουν τις εκκρίσεις στις βλεφαρίδες. Τα τεχνητά δάκρυα έχουν σχεδιαστεί για να μειώνονται κατά τη διάρκεια του βλεφαρίσματος, μειώνοντας με αυτό το τρόπο άμεσα τη θόλωση της όρασης. Επιπλέον, τα τεχνητά δάκρυα μπορεί να περιλαμβάνουν συντηρητικά ή μπορεί να είναι χωρίς συντηρητικά.
Τα τεχνητά δάκρυα παραδοσιακά χρησιμοποιούνται ως πρώτη γραμμή άμυνας για τη διαχείριση των συμπτωμάτων της ξηροφθαλμίας (εικόνα 5). Στο σημείο αυτό σημαντικό είναι να τονιστεί πως τα δάκρυα δεν αποτελούν θεραπεία αλλά ούτε επιλύουν το υποκείμενο αίτιο της ξηροφθαλμίας, τα τεχνητά δάκρυα συμβάλλουν στην υγεία της οφθαλμικής επιφάνειας, στη ταχύτερη επούλωση του επιθηλίου του κερατοειδούς, στη διατήρηση της ομοιόστασης του δακρυϊκού φιλμ και λειτουργούν ως μορφή πρόληψης και ανακούφισης από τα σημεία της ξηροφθαλμίας.
Οι πολλαπλές δόσεις δακρύων συχνά περιέχουν συντηρητικά που είναι γνωστό πως οδηγούν σε τοξικότητα και έκθεση της οφθαλμικής επιφάνειας. Μάλιστα, παρά τις αντι-μικροβιακές ιδιότητες τους τα τεχνητά δάκρυα με συντηρητικά αυξάνουν κατά 3.1 φορές τη διαπερατότητα του επιθηλίου του κερατοειδούς, ενώ, τα τεχνητά δάκρυα χωρίς συντηρητικά μόλις 1.7 φορές, εξαλείφοντας με αυτό το τρόπο στην ουσία τη πιθανότητα αλλαγών στην οφθαλμική επιφάνεια. Τα τεχνητά δάκρυα χωρίς συντηρητικά προτείνονται ιδιαίτερα όταν γίνεται τακτική χρήση που ξεπερνάει τις 4 φορές ημερησίως [3,27].
Δεδομένου του υψηλού επιπολασμού της ξηροφθαλμίας περισσότερο από 60.000.000 άνθρωποι χρησιμοποιούν τεχνητά δάκρυα, με το ρυθμό ανάπτυξης της αγοράς να υπολογίζεται στο 12%, με τους Αμερικάνους μάλιστα να ξοδεύουν έως και 320.000.00 δολάρια ετησία στα τεχνητά δάκρυα [27].
Τέλος, μελέτες έχουν δείξει ότι τα τεχνητά δάκρυα
- Αυξάνουν τη σταθερότητα του δακρυϊκού φιλμ
- μειώνουν το stress της οφθαλμικής επιφάνειας
- Βελτιώνουν την ευαισθησία αντίθεσης
- Είναι σε θέση να αυξήσουν το βιωτικό επίπεδο του ατόμου
II.Το υαλουρονικό οξύ
Υπάρχει μια μεγάλη ποικιλία από τεχνητά δάκρυα στην αγορά με διάφορα ενεργά συστατικά. Ένα κλινικά αποδεδειγμένο και ευρέως χρησιμοποιούμενο συστατικό είναι το υαλουρονικό οξύ. Το υαλουρονικό οξύ εξυπηρετεί αρκετούς κρίσιμους σκοπούς στο ανθρώπινο σώμα, συμπεριλαμβανομένης της λίπανσης των αρθρώσεων και των τενόντων. Είναι ένα συχνά χρησιμοποιούμενο συστατικό σκευασμάτων βραδείας αποδέσμευσης, προϊόντων περιποίησης δέρματος για καλλυντικούς και αναπλαστικούς σκοπούς. Λόγω του προφίλ ασφαλείας και των φυσιολογικών επιδράσεων του, έχει γίνει μια σημαντική ουσία στην οφθαλμολογία. Το υαλουρονικό οξύ βρίσκεται φυσικά στο δακρυϊκό φιλμ και στον κερατοειδή. Υπό φυσιολογικές συνθήκες, το υαλουρονικό οξύ παίρνει τη μορφή ενός εξαιρετικά υδρόφιλου, αρνητικά φορτισμένου διπολυμερούς και παρουσιάζει υψηλή ψευδοπλαστικότητα. Αυτό σημαίνει ότι το ιξώδες του υγρού αλλάζει ανάλογα με τις ασκούμενες δυνάμεις. Στην οφθαλμική επιφάνεια, το ιξώδες του σε ένα δακρυϊκό φιλμ που περιέχει υαλουρονικό οξύ θα μειωθεί κατά τη διάρκεια ενός βλεφαρισμού, επιτρέποντας ομοιόμορφη κατανομή του δακρυϊκού φιλμ. Στη συνέχεια, αποκαθίσταται υψηλότερο ιξώδες που παρατείνει το χρόνο παραμονής του στην οφθαλμική επιφάνεια. Περαιτέρω, το υαλουρονικό οξύ σταθεροποιεί το δακρυϊκό φιλμ, συμβάλλει στην επούλωση του επιθηλίου του κερατοειδούς και μειώνει τη ταχύτητα εξάτμισης των δακρύων από την οφθαλμική επιφάνεια.
Γνωστό επίσης είναι πως το υαλουρονικό οξύ έχει σημαντική χρήση και επίδραση στη διαχείριση προβλημάτων ξηροφθαλμίας, χωρίς να έχει παρουσιαστεί σε καμία πρόσφατη βιβλιογραφία κάποια σημαντική παρενέργεια. Μικρές σπάνιες παρενέργειες που μπορεί να παρατηρηθούν αφορούν, περιπτώσεις υπεραιμίας, τοπικού ερεθισμού και δυσφορίας. Γενικά, το υαλουρονικό οξύ σε συγκεντρώσεις μεταξύ 0,1% και 0,2% φαίνεται να παρέχει αντικειμενική βελτίωση, ανακούφιση από τα συμπτώματα και άνεση στον ασθενή χωρίς ουσιαστική θόλωση της όρασης [20]. Υψηλότερες συγκεντρώσεις (>0,2%) παρέχουν μεγαλύτερη σταθερότητα του δακρυϊκού φιλμ, αλλά δείχνουν επίσης αυξημένα παράπονα θολής όρασης. Μελέτη έδειξε ότι συγκέντρωση 0,3% υαλουρονικού οξέος προκάλεσε σημαντικά μεγαλύτερη απώλεια οπτικής οξύτητας σε σύγκριση με συγκέντρωση 0,1% αμέσως μετά την ενστάλαξη σταγόνας, με τη διαφορά αυτή να εξαφανίζεται μέσα σε 5 λεπτά από τη χορήγηση τους [20].
III. Τεχνητά δάκρυα και ξηροφθαλμία
Τα τεχνητά δάκρυα είναι μια συνηθισμένη θεραπεία πρώτης γραμμής για την ξηροφθαλμία που στοχεύει να υποστηρίξει το δακρυϊκό φιλμ αλλά δεν αντιμετωπίζει τις υποκείμενες αιτίες της ξηροφθαλμίας. Λόγω της πολυπλοκότητας και της μεταβλητότητας της νόσου, η εξατομικευμένη θεραπεία πέρα από τα τεχνητά δάκρυα είναι σημαντική για την επιτυχή αντιμετώπιση. Σύμφωνα με τον FDA, τα τεχνητά δάκρυα ενδείκνυνται για την «προσωρινή ανακούφιση από το αίσθημα καύσους και τον ερεθισμό λόγω της ξηρότητας του οφθαλμού». Μια μελέτη στην οποία συμμετείχαν 100 άτομα που εργάζονται στην παροχή οφθαλμικής φροντίδας διαπίστωσε ότι το 81% χρησιμοποιούσε τεχνητά δάκρυα ως θεραπεία πρώτης γραμμής για τη ξηροφθαλμία. Ωστόσο, το 86% των ερωτηθέντων ανέφερε ότι το 20% ή περισσότεροι από τους ασθενείς τους απέτυχαν στη θεραπεία μόνο με αυτά [20].
Όσο αφορά τα θέματα ξηροφθαλμίας:
Τα τεχνητά δάκρυα είναι βασική στρατηγική στη διαχείριση της ξηροφθαλμίας, αλλά έχουν επίσης ρόλο στην επούλωση τραυμάτων, στη διαχείριση του πόνου και της φλεγμονής, στην επιπεφυκίτιδα, στην κερατίτιδα, στην ενυδάτωση και αφαίρεση φακών επαφής, καθώς, και στην αφαίρεση ξένου σώματος. Υπάρχουν καλές ενδείξεις ότι τα τεχνητά δάκρυα βελτιώνουν τα συμπτώματα της ξηροφθαλμίας μέσα σε ένα μήνα με τακτική χρήση και εφαρμογή ~ 4 φορές την ημέρα, αλλά τα σημάδια γενικά χρειάζονται αρκετούς μήνες ώστε να βελτιωθούν. Δεν επωφελούνται όλοι οι ασθενείς με ξηροφθαλμία από τεχνητά δάκρυα, επομένως εάν δεν υπάρχει όφελος σε διάστημα ενός μήνα, θα πρέπει να εξεταστεί το ενδεχόμενο εναλλακτικής αντιμετώπισης. Για παράδειγμα, σε μια μελέτη 394 ασθενών με ξηροφθαλμία, η θεραπεία με τεχνητά δάκρυα είχε ως αποτέλεσμα μια βελτίωση περίπου 16 βαθμών στη βαθμολογία OSDI την 90η ημέρα. Σε μια μελέτη 99 ασθενών με ξηροφθαλμία, το 69,5% έδειξε ανταπόκριση στη θεραπεία την 30η ημέρα. Μέχρι την 180η ημέρα, το ποσοστό ανταπόκρισης στη θεραπεία αυξήθηκε στο 74,2%, ενώ, παρατηρήθηκαν επίσης βελτιώσεις στην ποιότητα της λιπιδικής στοιβάδας του δακρυϊκού φιλμ, αλλά μόνο για ασθενείς που έλαβαν τεχνητά δάκρυα με βάση τα λιπίδια. Συνολικά, αυτές οι μελέτες δείχνουν βελτιώσεις στη ξηροφθαλμία με τη χρήση τεχνητών δακρύων. Σημειωτέον, ωστόσο, περίπου το 26% των ασθενών δεν έδειξε ανταπόκριση στα τεχνητά δάκρυα στην τελευταία μελέτη [27].
Γενικότερα ισχύει πως, η υψηλότερη λιποσωμική συγκέντρωση αυξάνει την αποτελεσματικότητα, οι σταγόνες χαμηλότερης ωσμωτικότητας αυξάνουν την αποτελεσματικότητα μιας σταγόνας τεχνητού δακρύου, η υψηλότερη συγκέντρωση σε ιξώδες είναι πιο αποτελεσματική στη μείωση της χρώσης του κερατοειδούς και του επιπεφυκότα, αλλά προκάλεσε περισσότερες αναφορές οπτικής διαταραχής.
Τα τεχνητά δάκρυα μπορεί να μην είναι αποτελεσματικά για το ένα τρίτο των ασθενών, αλλά αυτό μπορεί να προβλεφθεί με έναν μήνα συμμορφούμενης χρήσης. Σε ασθενείς με ξηροφθαλμία η οποία οφείλεται σε ταχεία εξάτμιση των δακρύων θα ήταν ενδεχομένως προτιμότερο να προτείνονται δάκρυα που περιέχουν υψηλή συγκέντρωση λιπιδίων. Συνιστάται η συμμορφούμενη χρήση ενός μήνα 4 φορές/ημέρα για να καθοριστεί εάν ένα τεχνητό δάκρυ μπορεί να διαχειριστεί τα συμπτώματα των ασθενών μακροπρόθεσμα. Τα σημάδια της νόσου της οφθαλμικής επιφάνειας συνήθως χρειάζονται έως και 4 μήνες για να αρχίσουν να βελτιώνονται, επομένως απαιτείται υπομονή.
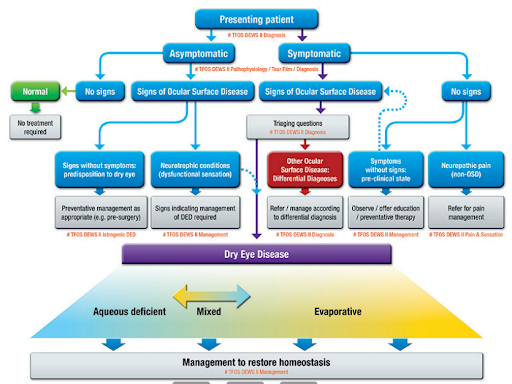
Εικόνα 5: διάγραμμα που παρουσιάζει τη πιθανή διαγνωστική προσέγγιση και διαχείριση της ξηροφθαλμίας, https://www.tfosdewsreport.org/report-definition_and_classification/48_36/en/
ΣΥΜΠΕΡΑΣΜΑΤΑ
Η ξηροφθαλμία είναι αρκετά συχνή πάθηση η οποία χρήζει παρακολούθησης και διαχείρισης από την ηπιότερη μέχρι την βαρύτερη μορφή της. Καθολικά διαγνωστικά τεστ, φυσιολογικές τιμές και μέθοδοι διαχείρισης πρέπει να εφαρμοστούν για τη καλύτερη αποτελεσματικότητα. Περαιτέρω, πρέπει να μελετηθεί η ιδανική δοσολογία για την εφαρμογή δακρύων με στόχο τα μεγαλύτερα οφέλη και τη καλύτερη διατήρηση της ομοιόστασης της οφθαλμικής επιφάνειας και της δακρυϊκής στοιβάδας. Τα δάκρυα με συντηρητικά προτιμότερο θα είναι να αποφεύγονται αν η χρήση τους ξεπερνάει τις 4 φορές ημερησίως, ενώ, παράλληλα ανεξαρτήτως παρουσίας συντηρητικών ή όχι θα πρέπει να αποφευχθεί η κατάχρηση τους.
Τέλος, είναι σημαντικό να ενημερωθούν οι ασθενείς σχετικά με τις πιθανές αρνητικές επιπτώσεις της χρήσης ψηφιακής οθόνης στην οφθαλμική επιφάνεια και τις πιθανές προληπτικές στρατηγικές που μπορεί να ακολουθηθούν όπως, τα τεχνητά δάκρυα και ο σωστός εργονομικός σχεδιασμός στο χώρο εργασίας και στο σπίτι.
Υ.Γ. αναθεωρημένα ερωτηματολόγια για τη ξηροφθαλμία μπορείτε να βρείτε αν ανατρέξετε στον ιστότοπο του: ‘’tear film & ocular surface society’’ https://www.tearfilm.org/
8. ΒΙΒΛΙΟΓΡΑΦΙΑ
- Mittal R, Patel S, Galor A. Alternative therapies for dry eye disease. Curr Opin Ophthalmol. 2021 Jul 1;32(4):348-361. doi: 10.1097/ICU.0000000000000768. PMID: 34010229; PMCID: PMC8169641.
- O’Neil EC, Henderson M, Massaro-Giordano M, Bunya VY. Advances in dry eye disease treatment. Curr Opin Ophthalmol. 2019 May;30(3):166-178. doi: 10.1097/ICU.0000000000000569. PMID: 30883442; PMCID: PMC6986373.
- Semp DA, Beeson D, Sheppard AL, Dutta D, Wolffsohn JS. Artificial Tears: A Systematic Review. Clin Optom (Auckl). 2023 Jan 10;15:9-27. doi: 10.2147/OPTO.S350185. PMID: 36647552; PMCID: PMC9840372.
- Labetoulle M, Benitez-Del-Castillo JM, Barabino S, Herrero Vanrell R, Daull P, Garrigue JS, Rolando M. Artificial Tears: Biological Role of Their Ingredients in the Management of Dry Eye Disease. Int J Mol Sci. 2022 Feb 23;23(5):2434. doi: 10.3390/ijms23052434. PMID: 35269576; PMCID: PMC8910031.
- Storås AM, Strümke I, Riegler MA, Grauslund J, Hammer HL, Yazidi A, Halvorsen P, Gundersen KG, Utheim TP, Jackson CJ. Artificial intelligence in dry eye disease. Ocul Surf. 2022 Jan;23:74-86. doi: 10.1016/j.jtos.2021.11.004. Epub 2021 Nov 27. PMID: 34843999.
- Buckley RJ. Assessment and management of dry eye disease. Eye (Lond). 2018 Feb;32(2):200-203. doi: 10.1038/eye.2017.289. Epub 2018 Jan 5. PMID: 29303149; PMCID: PMC5811740.
- Pflugfelder SC, Stern ME. Biological functions of tear film. Exp Eye Res. 2020 Aug;197:108115. doi: 10.1016/j.exer.2020.108115. Epub 2020 Jun 16. PMID: 32561483; PMCID: PMC7483968.
- Naderi K, Gormley J, O’Brart D. Cataract surgery and dry eye disease: A review. Eur J Ophthalmol. 2020 Sep;30(5):840-855. doi: 10.1177/1120672120929958. Epub 2020 Jun 9. PMID: 32515220; PMCID: PMC7549290.
- Şimşek C, Doğru M, Kojima T, Tsubota K. Current Management and Treatment of Dry Eye Disease. Turk J Ophthalmol. 2018 Dec 27;48(6):309-313. doi: 10.4274/tjo.69320. PMID: 30605938; PMCID: PMC6330664.
- Mohamed HB, Abd El-Hamid BN, Fathalla D, Fouad EA. Current trends in pharmaceutical treatment of dry eye disease: A review. Eur J Pharm Sci. 2022 Aug 1;175:106206. doi: 10.1016/j.ejps.2022.106206. Epub 2022 May 11. PMID: 35568107.
- Zemanová M. DRY EYE DISEASE. A REVIEW. Cesk Slov Oftalmol. 2021 Winter;77(3):107–119. English. doi: 10.31348/2020/29. PMID: 34107689.
- Tsubota K, Pflugfelder SC, Liu Z, Baudouin C, Kim HM, Messmer EM, Kruse F, Liang L, Carreno-Galeano JT, Rolando M, Yokoi N, Kinoshita S, Dana R. Defining Dry Eye from a Clinical Perspective. Int J Mol Sci. 2020 Dec 4;21(23):9271. doi: 10.3390/ijms21239271. PMID: 33291796; PMCID: PMC7730816.
- Sheppard AL, Wolffsohn JS. Digital eye strain: prevalence, measurement and amelioration. BMJ Open Ophthalmol. 2018 Apr 16;3(1):e000146. doi: 10.1136/bmjophth-2018-000146. PMID: 29963645; PMCID: PMC6020759.
- Toda I. Dry Eye After LASIK. Invest Ophthalmol Vis Sci. 2018 Nov 1;59(14):DES109-DES115. doi: 10.1167/iovs.17-23538. PMID: 30481814.
- Zhang X, M VJ, Qu Y, He X, Ou S, Bu J, Jia C, Wang J, Wu H, Liu Z, Li W. Dry Eye Management: Targeting the Ocular Surface Microenvironment. Int J Mol Sci. 2017 Jun 29;18(7):1398. doi: 10.3390/ijms18071398. PMID: 28661456; PMCID: PMC5535891.
- Akpek EK, Amescua G, Farid M, Garcia-Ferrer FJ, Lin A, Rhee MK, Varu DM, Musch DC, Dunn SP, Mah FS; American Academy of Ophthalmology Preferred Practice Pattern Cornea and External Disease Panel. Dry Eye Syndrome Preferred Practice Pattern®. Ophthalmology. 2019 Jan;126(1):P286-P334. doi: 10.1016/j.ophtha.2018.10.023. Epub 2018 Oct 23. PMID: 30366798.
- Chaitra MC, Akhil J, Meghana K, Lavanya SJ, Navya YS, Lathasri B. Dry eye among computer operators at a tertiary care centre in India. Bioinformation. 2022 Oct 31;18(10):912-915. doi: 10.6026/97320630018912. PMID: 37654827; PMCID: PMC10465781.
- Huang R, Su C, Fang L, Lu J, Chen J, Ding Y. Dry eye syndrome: comprehensive etiologies and recent clinical trials. Int Ophthalmol. 2022 Oct;42(10):3253-3272. doi: 10.1007/s10792-022-02320-7. Epub 2022 Jun 9. PMID: 35678897; PMCID: PMC9178318.
- Kim M, Lee Y, Mehra D, Sabater AL, Galor A. Dry eye: why artificial tears are not always the answer. BMJ Open Ophthalmol. 2021 Apr 8;6(1):e000697. doi: 10.1136/bmjophth-2020-000697. PMID: 33907713; PMCID: PMC8039249.
- Hynnekleiv L, Magno M, Vernhardsdottir RR, Moschowits E, Tønseth KA, Dartt DA, Vehof J, Utheim TP. Hyaluronic acid in the treatment of dry eye disease. Acta Ophthalmol. 2022 Dec;100(8):844-860. doi: 10.1111/aos.15159. Epub 2022 May 5. PMID: 35514082; PMCID: PMC9790727.
- Qian L, Wei W. Identified risk factors for dry eye syndrome: A systematic review and meta-analysis. PLoS One. 2022 Aug 19;17(8):e0271267. doi: 10.1371/journal.pone.0271267. PMID: 35984830; PMCID: PMC9390932.
- Singh S, McGuinness MB, Anderson AJ, Downie LE. Interventions for the Management of Computer Vision Syndrome: A Systematic Review and Meta-analysis. Ophthalmology. 2022 Oct;129(10):1192-1215. doi: 10.1016/j.ophtha.2022.05.009. Epub 2022 May 18. PMID: 35597519.
- Rolando M, Merayo-Lloves J. Management Strategies for Evaporative Dry Eye Disease and Future Perspective. Curr Eye Res. 2022 Jun;47(6):813-823. doi: 10.1080/02713683.2022.2039205. Epub 2022 May 6. PMID: 35521685.
- Coles-Brennan C, Sulley A, Young G. Management of digital eye strain. Clin Exp Optom. 2019 Jan;102(1):18-29. doi: 10.1111/cxo.12798. Epub 2018 May 23. PMID: 29797453.
- Jaiswal S, Asper L, Long J, Lee A, Harrison K, Golebiowski B. Ocular and visual discomfort associated with smartphones, tablets and computers: what we do and do not know. Clin Exp Optom. 2019 Sep;102(5):463-477. doi: 10.1111/cxo.12851. Epub 2019 Jan 21. PMID: 30663136.
- Papas EB. The global prevalence of dry eye disease: A Bayesian view. Ophthalmic Physiol Opt. 2021 Nov;41(6):1254-1266. doi: 10.1111/opo.12888. Epub 2021 Sep 21. PMID: 34545606.
- Matossian C, Crowley M, Periman L, Sorkin S. Personalized Management of Dry Eye Disease: Beyond Artificial Tears. Clin Ophthalmol. 2022 Nov 24;16:3911-3918. doi: 10.2147/OPTH.S384819. PMID: 36452043; PMCID: PMC9704006.
- Vehof J, Snieder H, Jansonius N, Hammond CJ. Prevalence and risk factors of dry eye in 79,866 participants of the population-based Lifelines cohort study in the Netherlands. Ocul Surf. 2021 Jan;19:83-93. doi: 10.1016/j.jtos.2020.04.005. Epub 2020 May 4. PMID: 32376389.
- Willcox MDP, Argüeso P, Georgiev GA, Holopainen JM, Laurie GW, Millar TJ, Papas EB, Rolland JP, Schmidt TA, Stahl U, Suarez T, Subbaraman LN, Uçakhan OÖ, Jones L. TFOS DEWS II Tear Film Report. Ocul Surf. 2017 Jul;15(3):366-403. doi: 10.1016/j.jtos.2017.03.006. Epub 2017 Jul 20. PMID: 28736338; PMCID: PMC6035753.
- Messmer EM. The pathophysiology, diagnosis, and treatment of dry eye disease. Dtsch Arztebl Int. 2015 Jan 30;112(5):71-81; quiz 82. doi: 10.3238/arztebl.2015.0071. PMID: 25686388; PMCID: PMC4335585.
- Al-Mohtaseb Z, Schachter S, Shen Lee B, Garlich J, Trattler W. The Relationship Between Dry Eye Disease and Digital Screen Use. Clin Ophthalmol. 2021 Sep 10;15:3811-3820. doi: 10.2147/OPTH.S321591. PMID: 34531649; PMCID: PMC8439964.
- Bikbov MM, Kazakbaeva GM, Rakhimova EM, Rusakova IA, Fakhretdinova AA, Tuliakova AM, Panda-Jonas S, Gilmanshin TR, Zainullin RM, Bolshakova NI, Safiullina KR, Gizzatov AV, Ponomarev IP, Yakupova DF, Baymukhametov NE, Nikitin NA, Jonas JB. The prevalence of dry eye in a very old population. Acta Ophthalmol. 2022 May;100(3):262-268. doi: 10.1111/aos.14937. Epub 2021 Jun 14. PMID: 34124850.
- Kamøy B, Magno M, Nøland ST, Moe MC, Petrovski G, Vehof J, Utheim TP. Video display terminal use and dry eye: preventive measures and future perspectives. Acta Ophthalmol. 2022 Nov;100(7):723-739. doi: 10.1111/aos.15105. Epub 2022 Feb 4. PMID: 35122403; PMCID: PMC9790652.
- Mitchell T, Murri M, Pflugfelder SC. Video Viewing Blink Rate in Normal and Dry Eyes. Eye Contact Lens. 2021 Aug 1;47(8):442-444. doi: 10.1097/ICL.0000000000000791. PMID: 33900215; PMCID: PMC8316279.






