Η αδιαφάνεια του κερατοειδούς αποτελεί τη 4η-5η [1,3] συχνότερη αιτία οπτικής αναπηρίας παγκοσμίως και η πρώτη αιτία[3] μονόπλευρης απώλειας όρασης, ενώ, αποτελεί το 10% των οφθαλμικών παθήσεων που οδηγούν σε οπτική αναπηρία και μπορούν να αποφευχθούν (ιδιαίτερα σε αναπτυσσόμενες χώρες, με χαρακτηριστικό παράδειγμα την Ινδία η οποία μετρά ~ 2.000.000 άτομα με έλκος κερατοειδούς ετησίως) [3].

Γράφει ο Ανδρόνικος Χρυσανθόπουλος,
BSc Οπτικός – Οπτομέτρης
Πρόσφατη έκθεση του Παγκόσμιου Οργανισμού Υγείας (Π.Ο.Υ.) αναφέρει πως ~ 6.000.000 άτομα κάθε χρόνο επηρεάζονται από παθήσεις του κερατοειδούς που οδηγούν σε τύφλωση ή μέτρια προς σοβαρή απώλεια όρασης (συμπεριλαμβανομένου των 2.000.000 του τραχώματος)[1] που οδηγούν σε απώλεια της όρασης ή μέτρια απώλεια όρασης. Σε παγκόσμια έρευνα το 2010 σχετικά με την οπτική αναπηρία – απώλεια όρασης καταγράφηκε πως τα κύρια αίτια ήταν ο καταρράκτης (33%), τα αδιόρθωτα διαθλαστικά σφάλματα (21%) και η εκφύλιση ωχράς κηλίδας (Ε.Ω.Κ., 7%)[13].
Ειδικότερα, για μέτρια – σοβαρή απώλεια όρασης τα διαθλαστικά σφάλματα οφείλονταν για πάνω από τα μισά περιστατικά (53%), ο καταρράκτης για το 18% και η Ε.Ω.Κ. για το 3%, με τη Κίνα να μετρά πιθανότατα το μεγαλύτερο αριθμό ανθρώπων που έχουν χάσει την όρασή τους[13].
Μικροβιακή Κερατίτιδα
Η κερατίτιδα περιγράφει παθολογικές καταστάσεις που χαρακτηρίζονται από φλεγμονή, μόλυνση και ερεθισμό του κερατοειδούς. Η μικροβιακή κερατίτιδα (Μ.Κ.) είναι ίσως η σοβαρότερη μορφή κερατίτιδας, με την ίδια να χαρακτηρίζεται ως ιατρικό επείγον, καθώς, η καθυστέρηση στην εφαρμογή κατάλληλης θεραπείας μπορεί να οδηγήσει σε μόνιμη διαταραχή της όρασης ή ακόμα και απώλεια του οφθαλμού λόγω διάτρησης ή ενδοαφθαλμίτιδας[27,30]. Η Μ.Κ. αποτελεί το κύριο αίτιο κερατοειδικής θολερότητας στη Κίνα [1] και το 2ο κυριότερο αίτιο ετερόπλευρης τύφλωσης στις τροπικές περιοχές, με τα περιστατικά αυτά να καταγράφουν πλήθος που ξεπερνά τα 2.000.000 / έτος [14]. Το 2017, 1.300.000 άτομα έχασαν την όραση τους από θόλωση του κερατοειδούς παγκοσμίως (χωρίς να συμπεριλαμβάνεται σε αυτό τον αριθμό το τράχωμα και την έλλειψη βιταμίνης Α), αποτελώντας το 3.2% των αιτίων διόφθαλμης απώλειας όρασης [14].
Ο μικροοργανισμός που πυροδοτεί τη Μ.Κ. μπορεί να είναι βακτήριο, ιός, μύκητας ή συνδυασμός παραπάνω (πολυμικροβιακή κερατίτιδα, π.χ. βακτήριο – βακτήριο, βακτήριο – μύκητας, κ.τ.λ.), με τα βακτήρια να είναι υπεύθυνα για τη πλειονότητα των περιστατικών στο δυτικό κόσμο, ενώ, το πολυμικροβιακό αίτιο να ευθύνεται για το 2-15% όλων των μορφών,] Μ.Κ. [1].
Βακτηριακή Κερατίτιδα
Η πλειοψηφία των λοιμώξεων του κερατοειδούς στα εύκρατα κλίματα είναι βακτηριακής προέλευσης, ενώ, στις τροπικές περιοχές συναντώνται κυρίως οι μύκητες[27]. Η Β.Κ. είναι το πιο συχνό αίτιο Μ.Κ., με την ίδια να ευθύνεται για το 65-90% όλων των μορφών της[5,8,10,16]. Η Β.Κ. είναι μια σοβαρή, δυνητικά απειλητική για την όραση λοίμωξη του κερατοειδούς η οποία τυπικά προσβάλλει ασθενείς με διαταραγμένη οφθαλμική επιφάνεια. Οι πιο συχνοί παθογόνοι βακτηριακοί οργανισμοί που οδηγούν σε κερατίτιδα θεωρούνται πως είναι, ο χρυσίζων σταφυλόκοκκος, η ψευδομονάδα, ο στρεπτόκοκκος, κ.α.[16].
Κλινικές Ενδείξεις
Οι κλινικές ενδείξεις (πίνακας 1) ανά δομή/ές περιλαμβάνουν,
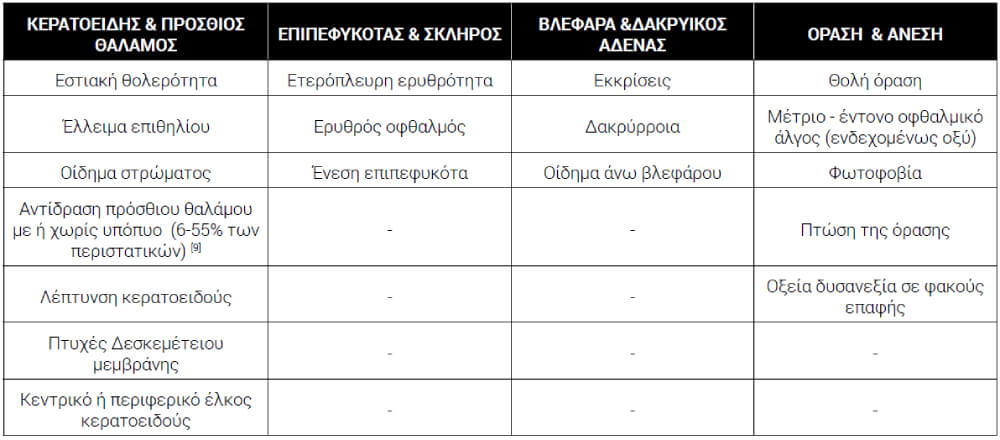
Περαιτέρω, σε σοβαρά περιστατικά μπορεί να παρατηρηθούν οπίσθιες συνέχειες, ύφαιμα και αυξημένη ενδοφθάλμια πίεση (ΕΟΠ). Ακόμα, αν πρόκειται για σταφυλοκοκκική κερατίτιδα χαρακτηρίζεται από μια καλά οριοθετημένη γκριζόλευκη στρωματική διήθηση η οποία μπορεί να αυξηθεί σε μέγεθος σχηματίζοντας ένα πυκνό στρωματικό απόστημα.
Σε περιστατικά με αναγνωρισμένο στρεπτοκοκκικό παθογόνο οργανισμό μπορεί να παρατηρηθεί έντονη πρόσθια ραγοειδίτιδα και υπόπυο. Αν το αίτιο είναι η ψευδομονάδα η ανάπτυξή της είναι ταχέως εξελισόμενη (τυπικά) με υπερπυώδη διήθηση συνοδεία υποπύου και βλενοπυώδης έκκριση να παρατηρείται[28,29].
Διάγνωση & Εξέταση
Α. Ιστορικό
Το ολοκληρωμένο ιστορικό αποτελεί ένα από τα σημαντικότερα στοιχεία για την ορθή διάγνωση. Το ιστορικό που λαμβάνεται πρέπει να περιέχει ερωτήσεις που αφορούν, την έναρξη των συμπτωμάτων – το ρυθμό εξέλιξης, αν έχει προηγηθεί κάποιος τραυματισμός του κερατοειδούς, χρήση φακών επαφής, τρόπος καθαρισμού φακών επαφής, τον τύπο των φακών επαφής, αν ο εξεταζόμενος κοιμάται με τους φακούς επαφής και με τι συχνότητα, συστημικές νόσους, παθολογίες οφθαλμικής επιφάνειας, χειρουργικές (οφθαλμικές) επεμβάσεις, ιστορικό με διαθλαστικές επεμβάσεις, χρήση οφθαλμικών σκευασμάτων πριν την εξέταση (π.χ. αντιβιοτικά ή στεροειδή), κ.α.
Β. Σχισμοειδής Λυχνία & Επισκόπηση
Η σχισμοειδής λυχνία αποτελεί το βασικό εργαλείο του οπτομέτρη και θα πρέπει να αποτελεί μέρος κάθε οπτομετρικού και οφθαλμολογικού ελέγχου. Στη σχισμοειδή λυχνία πρέπει να εξετάζονται όλες οι δομές όπως, τα βλέφαρα, ο επιπεφυκότας, ο σκληρός, ο κερατοειδής, κ.τ.λ. Η χρήση φλουροσκεΐνης υπό μπλε φως του κοβαλτίου μπορεί να χρησιμοποιηθεί για την αξιολόγηση της ποσότητας – ποιότητας των δακρύων, για την εφαρμογή φ.ε., για την αξιολόγηση του κερατοειδούς, κ.α.
Γ. Καλλιέργειες & Άλλες Διαγνωστικές Εξετάσεις
Ξέσματα κερατοειδούς μετά από αναισθητοποίηση με τοπικό αναισθητικό για καλλιέργεια[27] αν χρειάζεται (συνήθως σε διηθήσεις μεγαλύτερες από 1 mm – 2 mm [17,29] διαμέτρου, στον οπτικό άξονα, αν δεν υπάρχει ανταπόκριση στην αρχική θεραπεία, αν υποπτευόμαστε ασυνήθη μικροοργανισμό, αν υπάρχει συμμετοχή του στρώματος ή αν υπάρχει τήξη κερατοειδούς). Ακόμα, μπορεί να επιλεχθεί βιοψία κερατοειδούς, δοκιμασίες ευαισθησίας, καλλιέργεια φακών επαφής – θηκών, κ.α.
Προδιάθεση - Ρίσκο
Οι παράγοντες που αυξάνουν το κίνδυνο λοίμωξης και ανάπτυξης Μ.Κ. αφορούν, τους χρήστες φ.ε., άτομα με οφθαλμικά τραύματα – ξένα σώματα, με διαταραχές της οφθαλμικής επιφάνειας, τοπική ανοσοκατασταλτική θεραπεία (π.χ. τοπικά κορτικοστεροειδή), ανοσοκατεσταλμένους ασθενείς, μετεγχειρητικά, σε παθήσεις βλεφάρων, σε άτομα που κοιμούνται με τους φακούς επαφής, σε καπνιστές, ενδεχομένως σε χρήστες μαλακών φ.ε. για λιγότερο από 6 μήνες, κ.α.
Αξίζει να σημειωθεί πως η χρήση υδρόφιλων φ.ε. είναι ο κύριος παράγοντας κινδύνου στις αναπτυγμένες χώρες με τους χρήστες φ.ε. να παρουσιάζουν 5 – 10 φορές[30] παραπάνω κίνδυνο σε σχέση με μη χρήστες[30].
Μικροβιακή Κερατίτιδα και Φακοί Επαφής
Οι φακοί επαφής “τροποποιούν” την οφθαλμική επιφάνεια και κατά συνέπεια διαταράσσουν την ομοιόσταση του κερατοειδούς, εκθέτοντας με αυτό το τρόπο τη φυσική άμυνα, κάνοντας την πιο επιρρεπή σε βακτηριακές λοιμώξεις και επιπλοκές απειλητικές για την όραση[32]. Η χρήση ημερήσιας αντικατάστασης φ.ε., υλικών υψηλά σε DK και ταυτόχρονα οι καλύτερες θεραπείες έχουν συμβάλει στη μείωση της βαρύτητας των βακτηριακών λοιμώξεων. Παρά την πτώση στη βαρύτητα, δεν υπάρχει απόδειξη μείωσης στη συχνότητα εμφάνισής τους[11]. Η χρήση σκληρών αεροδιαπερατών δεν φαίνεται να αυξάνει τη πιθανότητα λοίμωξης. Από την άλλη, 3 φορές μεγαλύτερος κίνδυνος καταγράφεται αν ο φακός φοριέται κατά τον ύπνο το βράδυ για αρκετές μέρες χωρίς να αφαιρεθεί[30]. Η μικροβιακή κερατίτιδα δεν έχει σχέση με την οξυγόνωση του φακού αλλά με τη συσσώρευση μικροοργανισμών. Το τρίψιμο και το ξέβγαλμα των φακών μόλις αφαιρεθούν από τον οφθαλμό αποτελεί τεχνική ικανή να αφαιρέσει το 90%[30] των μικροοργανισμών. Τέλος, αντενδείξεις στην εφαρμογή φ.ε. αποτελούν, ο διαβήτης, η έλλειψη βιταμίνης Α, η παθολογία συνδετικού ιστού, οι ανοσοκατεσταλμένοι, κ.α.[32].
Αντιμετώπιση
(με πλούσια βάση δεδομένων)
Η αντιμετώπιση της παθολογίας ξεκινάει από την αναγνώριση του παθογόνου μικροοργανισμού. Η αναγνώριση της παθολογίας είναι εξαιρετικά σημαντική καθώς η νόσος έχει ταχύτατη εξέλιξη και είναι ιατρικό επείγον. Στη μικροβιακή κερατίτιδα, η γρήγορη παραπομπή είναι απαραίτητη και η έναρξη θεραπείας πριν από αυτή είναι λανθασμένος χειρισμός διότι μπορεί να καθυστερήσει και να δυσκολέψει την αναγνώριση του παθογόνου μικροοργανισμού.
Γενικότερα, τα έλκη και οι διηθήσεις αντιμετωπίζονται αρχικά ως βακτηριακής αιτιολογίας εκτός αν υπάρχει υψηλός δείκτης υποψίας για άλλου είδους λοίμωξη.
Τα αντιβιοτικά ευρέος φάσματος για Gram + και Gram – βακτήρια αποτελούν την έναρξη της θεραπείας, τοπικές, μη ενισχυμένες σταγόνες αντιβιοτικού πιθανό να επαρκούν για μικρά < 2 mm [29] περιφερειακά έλκη με ελάχιστη αντίδραση στο Π.Θ. Η ενστάλαξη των αντιβιοτικών διαφέρει ανάλογα τη βαρύτητα της μόλυνσης αλλά συνήθως χορηγούνται κάθε 30 λεπτά για τις πρώτες 24 – 36 ώρες [1,16]. Σε μεγαλύτερα έλκη που μπορεί να εκτείνονται μέχρι τον οπτικό άξονα, υπάρχουν εκκρίσεις ή αντίδραση στο Π.Θ. και υπόπυο (η φλεγμονή προσθίου θαλάμου μπορεί να είναι παρούσα με υπόπυο στο 6.1 % – 55 % των περιπτώσεων [9]) χρειάζεται θεραπεία με ενστάλαξη ενισχυμένων αντιοβιοτικών σταγόνων και ενδεχομένως εισαγωγή σε νοσοκομείο [28]. Η χορήγηση υποεπιπεφυκοτικών αντιβιοτικών μπορεί να επιλεχθεί εφόσον οι ενισχυμένες σταγόνες δε μπορούν να ξεκινήσουν άμεσα. Σε περιστατικά με ταυτόχρονη προσβολλή του σκληρού ή επέκτασης μέσα στον οφθαλμό και απειλής ή πιθανής διάτρησης του κερατοειδούς μπορούν να χρησιμοποιηθούν αντιβιοτικά από το στόμα [27,29].
Σε περιστατικά λοίμωξης από αιμόφιλο ή ναισέρια, συστημικά αντιβιοτικά κρίνονται αναγκαία [29].
Παράλληλα, με την αντιβιοτική θεραπεία κυκλοπληγικά για την ελάττωση σπασμού του ακτινωτού για ανακούφιση από το πόνο και την αποτροπή δημιουργίας συνεχειών μπορεί να επιλεχθούν.
Περαιτέρω, οφθαλμοί με λέπτυνση θα πρέπει να προστατεύονται με κάλυμμα χωρίς επίδεση, ενώ, χρήση αντι-μεταλλοπρωτεϊνάσης μπορεί να βοηθήσει να κατασταλλεί η τήξη του συνδετικού ιστού και η διάτρηση κερατοειδούς. Η θεραπεία πρέπει να εξετάζεται μετά από 48 ώρες [8] για την αποτελεσματικότητά της αν δεν υπάρχει βελτίωση, περιστατικά που σχετίζονται με κάποιους μικροοργανισμούς όπως η ψευδομονάδα ενδεχομένως να χρειάζονται επιπλέον χρόνο για βελτίωση της παθολογίας[8]. Τέλος, η εισαγωγή στο νοσοκομείο κρίνεται αναγκαία σε περιστατικά που η λοίμωξη απειλεί την όραση, αν δεν υπάρχει συμμόρφωση από τη πλευρά του ασθενούς, σε υποψία κατάχρησης τοπικού αναισθητικού και ανάγκης για ενδοφλέβια αντιβιοτική θεραπεία [26,29].
Η χρήση στεροειδών – κορτικοστεροειδών στην αντιμετώπιση της μικροβιακής κερατίτιδας αποτελεί αντικείμενο προς συζήτηση σχετικά με την ευεργετική δράση και τις πιθανές επιπλοκές που μπορεί να προκύψουν. Τα στεροειδή σύμφωνα με μελέτες [1] μπορούν να αυξήσουν το ρίσκο για Μ.Κ., ιδιαίτερα μυκητιασικής και πολυμικροβιακής προέλευσης. Σε μελέτη με 733 άτομα (n = 733) με μυκητισιακή κερατίτιδα αναφέρθηκε πως το 13% έκανε χρόνια χρήση τοπικών στεροειδών [1].
Ταυτόχρονα, άλλη μελέτη έδειξε πως η προηγηθείσα χρήση τοπικών στεροειδών ενδεχομένως να συμβάλει αρνητικά στο κλινικό αποτέλεσμα της Μ.Κ (φτωχή όραση κάτω των 6 / 60, διάτρησης, κ.α.) [1].
Σε έρευνα στην Ινδία καταγράφηκε πως 41% από τα περιστατικά κερατίτιδας εξαιτίας ακαναθαμοιβάδας συσχετίζονταν με χρήση τοπικών στεροειδών [1].
Γενικότερα, στη βιβλιογραφία αναφέρεται πως η έναρξη θεραπείας με κορτικοστεροειδή πρέπει να γίνεται με ιδιαίτερη προσοχή και μόνο εφόσον προηγουμένως έχει αναγνωρισθεί ο υπεύθυνος μικροοργανισμός ή αφού έχει ξεκινήσει η υποχώρηση ή έχει τεθεί υπό έλεγχο η μόλυνση, παράλληλα θα πρέπει να ελέγχεται ανά τακτικά διαστήμα η ενδοφθάλμια πίεση (ΕΟΠ) και η συμμόρφωση στη θεραπεία [16,17,28,29,].

Εναλλακτική & Πειραματική Αντιμετώπιση
Αντιμετώπιση με τη μέθοδο Corneal Collagen Cross Linking (CXL)
Η θεραπεία CXL είναι ιδιαίτερα γνωστή για την αντιμετώπιση του κερατόκωνου και άλλων εκτασιών του κερατοειδούς, στοχεύοντας στην ανάπτυξη πιο ισχυρών δομών μεταξύ των μορίων κολλαγόνου στο στο στρώμα του κερατοειδούς [3,8,11]. Το CXL φαίνεται να μπορεί να συμβάλλει και στην αντιμετώπιση της μολυσματικής κερατίτιδας εξαιτίας της άμεσης αντιμικροβιακής δράσης και της πιθανής ανάπτυξης αντοχής του κερατοειδούς έναντι ενζυμικής αποδόμησης[3,8]. Μελέτες in vitro έχουν δείξει πως η ακτινοβολία UV-A μαζί με τη ριβοφλαμίνη έχουν αποτελεσματική δράση έναντι βακτηρίων που προκαλούν έλκη κερατοειδούς[3], καθώς, η ενεργοποίηση της ριβοφλαμίνη ως ουσία φαίνεται να καταστρέφει το RNA και το DNA των βακτηρίων, κ.α. μικρο-οργανισμών οδηγώντας σε απενεργοποίηση τους [8,12].
Σε έρευνα που έγινε μόνο σε ασθενείς με βακτηριακή κερατίτιδα και σημαντικό πόνο με τήξη του κερατοειδούς, χρησιμοποιήθηκε η μέθοδος CXL παράλληλα με τα αντιβιοτικά, τα αποτελέσματα έδειξαν πως όλοι οι ασθενείς που έλαβαν τη θεραπεία έδειξαν ανακούφιση από το πόνο μέσα σε 24 ώρες και διακοπή τήξης του κερατοειδούς μέσα σε 72 ώρες [18].
Σε άλλη έρευνα με δύο ομάδες, σε δείγμα 32 ατόμων (n = 32) [17] η ομάδα που έλαβε μια δόση θεραπείας CXL συμπληρωματικά της κλασικής θεραπείας, έναντι ομάδας που έλαβε κλασική θεραπεία, παρουσίασε ταχύτερη αποκατάσταση του επιθηλίου και μικρότερη διάρκεια θεραπείας. Περαιτέρω, το CXL ενδεχομένως να είναι αποτελεσματικό για την αντιμετώπιση της Β.Κ. και μπορεί να σταματήσει τη τήξη του κερατοειδούς. Η υπεριώδης ακτινοβολία απορροφάται στα πρώτα 100μm [17] με συνέπεια το CXL να ενδεικνύεται για επιφανειακές διηθήσεις.
Σύμφωνα με μικρότερη μελέτη το CXL χωρίς αντιβιοτικά είχε θετική επίδραση [17] στην εξέλιξη της νόσου σε 14/16 περιστατικά [17]. Σε περίπτωση που η μέθοδος CXL μπορούσε να αντικαταστήσει σε ορισμένα περιστατικά τη χρήση αντιβιοτικής θεραπείας αυτό θα μπορούσε να οδηγήσει σε αντιμετώπιση λοιμώξεων ανθεκτικών σε βακτήρια και στην αποφυγή τοξικότητας της οφθαλμικής επιφάνειας που μπορεί να περιπλέξει τη θεραπεία [3].
Ωστόσο, στη βιβλιογραφία έχει καταγραφεί πιθανή κυτταροτοξικότητα και άλλες αρνητικές επιπλοκές μετά την εφαρμογή της [8, 12].
Συνεπώς, η μέθοδος CXL αποτελεί μια υποσχόμενη μέθοδο αντιμετώπισης της βακτηριακής κερατίτιδας αλλά επιπλέον μελέτες κρίνονται αναγκαίες για να διαπιστωθεί η ασφάλεια της και οι μακροπρόθεσμες επιπλοκές. Το CXL μπορεί να επιλεχθεί ως εναλλακτική, τελευταίας επιλογής θεραπεία, σε επιλεγμένα περιστατικά ήπιας – μέτριας βαρύτητας κερατίτιδα από βακτήρια αλλά και σε περιστατικά που δεν ανταποκρίνονται στη θεραπεία [20].
Ιωδιούχος Ποβιδόνη (Ι.Π.)
Η Ι.Π. χρησιμοποιείται από το 1960 ως μέθοδος προφύλαξης κατά των οφθαλμικών επιπλοκών.
Εξαιτίας της αντισηπτικής της δράσης χρησιμοποιείται για την απολύμανση πριν την οφθαλμική επέμβαση και κατά τη προετοιμασία του κερατοειδούς ενός δότη για μεταμόσχευση [24]. Η χρήση τοπικά Ιωδιούχου – Ποβιδόνης 1.25% φαίνεται εξίσου αποτελεσματική όπως τα τοπικά αντιβιοτικά[17].
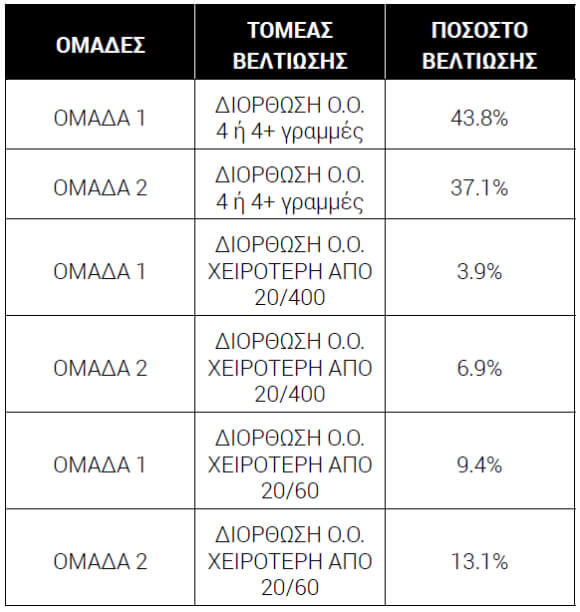
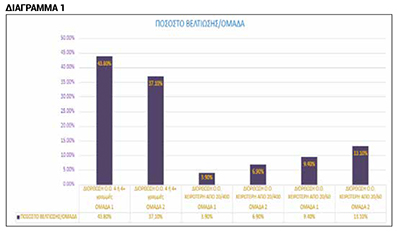
Έρευνα [5] πραγματοποιήθηκε σε δείγμα 358 ατόμων με μικροβιακή κερατίτιδα (n=358) με τους συμμετέχοντες να χωρίζονται σε δύο ομάδες, η πρώτη ομάδα έλαβε κλασική θεραπεία με αντιβιοτικά (n1 = 173) ενώ η δεύτερη ομάδα θεραπεία με Ι.Π. 2.5% + αντιβιοτικά (n2 = 185) κάθε δύο ώρες για δύο εβδομάδες. Τα αποτελέσματα έδειξαν πως σχεδόν τα 2/3 και από τις δύο ομάδες είχαν τελική οπτική οξύτητα (ο.ο.) 20/20 [5]. Περαιτέρω, στην ίδια μελέτη βρέθηκαν τα αποτελέσματα του διαγράμματος 1 και του πίνακα 2 [5].
Υπερβαρικό Οξυγόνο
Η θεραπεία με υπερβαρικό οξυγόνο βασίζεται στην εισπνοή 100% οξυγόνου (Ο2) σε αυξημένη πίεση (>1 atm.) η οποία πραγματοποιείται εντός ειδικού θαλάμου αποσυμπίεσης. Εισπνέοντας οξυγόνο σε υπερβαρικό περιβάλλον, το οξυγόνο διαλύεται στο αίμα ως και 20 φορές περισσότερο και έτσι ο οργανισμός μπορεί να μεταφέρει μεγαλύτερες ποσότητες Ο2 σε περιοχές με περιορισμένη αιμάτωση.
Επί του παρόντος η υπερβαρική οξυγόνωση έχει χρησιμοποιηθεί ως συμπληρωματική θεραπεία για οφθαλμικές παθολογίες όπως, η απόφραξη κεντρικής αρτηρίας αμφιβληστροειδούς, μη θεραπεύσιμα οιδήματα κερατοειδούς, ισχαιμία π.θ. και μη οφθαλμικές παθήσεις που σχετίζονται με υποξία. Ωστόσο, μέχρι σήμερα δεν υπάρχει βιβλιογραφική αναφορά σχετικά με τυχαίες κλινικές δοκιμές πάνω σε αυτή τη μέθοδο αντιμετώπισης. Παρόλαυτα, υπάρχει αναφορά για κλινικό περιστατικό [5] με γυναίκα 30 ετών με θετικές καλλιέργειες σε ψευδομονάδα συσχετιζόμενη με μαλακούς φακούς επαφής, η κατάσταση της οποίας παρά τη θεραπεία (με τοπικά, εκ του στόματος και ενδοφλέφια αντιβιοτικά) συνέχισε να χειροτερεύει.
Την 3η ημέρα ξεκίνησε συμπληρωματικά της ήδη υπάρχουσας θεραπείας, η θεραπεία με υπερβαρικό οξυγόνο για 90 λεπτά / ημέρα. 24 ώρες αργότερα η ο.ο. βελτιώθηκε από μέτρηση δακτύλων σε 6 / 24. Η υπερβαρική οξυγόνωση συνεχίστηκε για 3 ημέρες, στο τέλος της θεραπείας η ο.ο. έφτασε τα 6 / 9 [5].
Επιπλέον μελέτες κρίνονται απαραίτητες για την αποδοτικότητα και την ασφάλεια της θεραπείας [5].
Κρυοθεραπεία
Η κρυοθεραπεία χρησιμοποιείται για την αντιμετώπιση οφθαλμικών παθολογιών όπως η αμφιβληστροειδοπάθεια της προωρότητας. Η κρυοθεραπεία δημιουργεί ερέθισμα που οδηγεί σε απότομη πτώση της Θ° του ιστού τοπικά αλλά και του μεταβολισμού με συνέπεια το βακτηριακό θάνατο καθώς και την ενεργοποίηση του ανοσοποιητικού.
Μελέτες βασισμένες σε ζώα έδειξαν πως πιθανός η κρυοθεραπεία να έχει ευεργετικές δράσεις σε περιστατικά Β.Κ. που φτάνουν στο σκληρό. Μελέτες στον άνθρωπο κρίνονται απαραίτητες για διερευνηθεί αν η θεραπεία είναι αποτελεσματική και ασφαλής για τον ανθρώπινο οφθαλμό και το κερατοειδή (ιδιαίτερα το ενδοθήλιο) [5].
Μεταμόσχευση Αμνιακής Μεμβράνης (Α.M.)
Το αμνιακό τμήμα του ανθρώπινου πλακούντα έχει σημαντικές δράσεις όπως, αντι-αγγειογενενετική, αντιβακτηριακή, κ.α. Περαιτέρω, προάγει την αποκατάσταση του επιθηλίου και μπορεί να μειώσει το πόνο που σχετίζεται με προβλήματα του επιθηλίου.
Η Α.Μ. έχει χρησιμοποιηθεί σε πλήθος οφθαλμικών παθολογιών όπως, στα χημικά τραύματα και στην ανοικοδόμηση της επιφάνειας του επιπεφυκότα (αφαίρεση πτερυγίου). Στην Β.Κ. χρησιμοποιήθηκε κατά βάση για την επούλωση πληγών ύστερα από θεωρητικά επαρκής θεραπεία με αντιβιοτικά [5].
Μελέτες έχουν εξετάσει την ευεργετική επίδραση της Α.Μ. στην επούλωση πληγών μετά από Β.Κ. με τα αποτελέσματα μερικών να δείχνουν, ταχεία αποκατάσταση του επιθηλίου σε 5/6 ασθενείς[5], ενώ, σε μια δεύτερη μελέτη οι συμμετέχοντες χωρίστηκαν σε δύο ομάδες, με την πρώτη ομάδα να λαμβάνει αντιβιοτική θεραπεία και αμνιακή μεμβράνη (2-3 μέρες μετά) και τη δεύτερη ομάδα να λαμβάνει μόνο αντιβιοτικά. Τα αποτελέσματα έδειξαν ίσο χρονικό διάστημα θεραπείας και αποτελεσμάτων στη καλύτερη δυνατή διορθωμένη ο.ο. Ωστόσο, στην ομάδα 1 παρατηρήθηκε καλύτερο αποτέλεσμα στην αδιόρθωτη ο.ο καθώς και χαμηλότερη πυκνότητα ουλών [5]. Περαιτέρω έρευνες κρίνονται αναγκαίες για να διευκρινιστεί η αποτελεσματικότητα της θεραπείας.
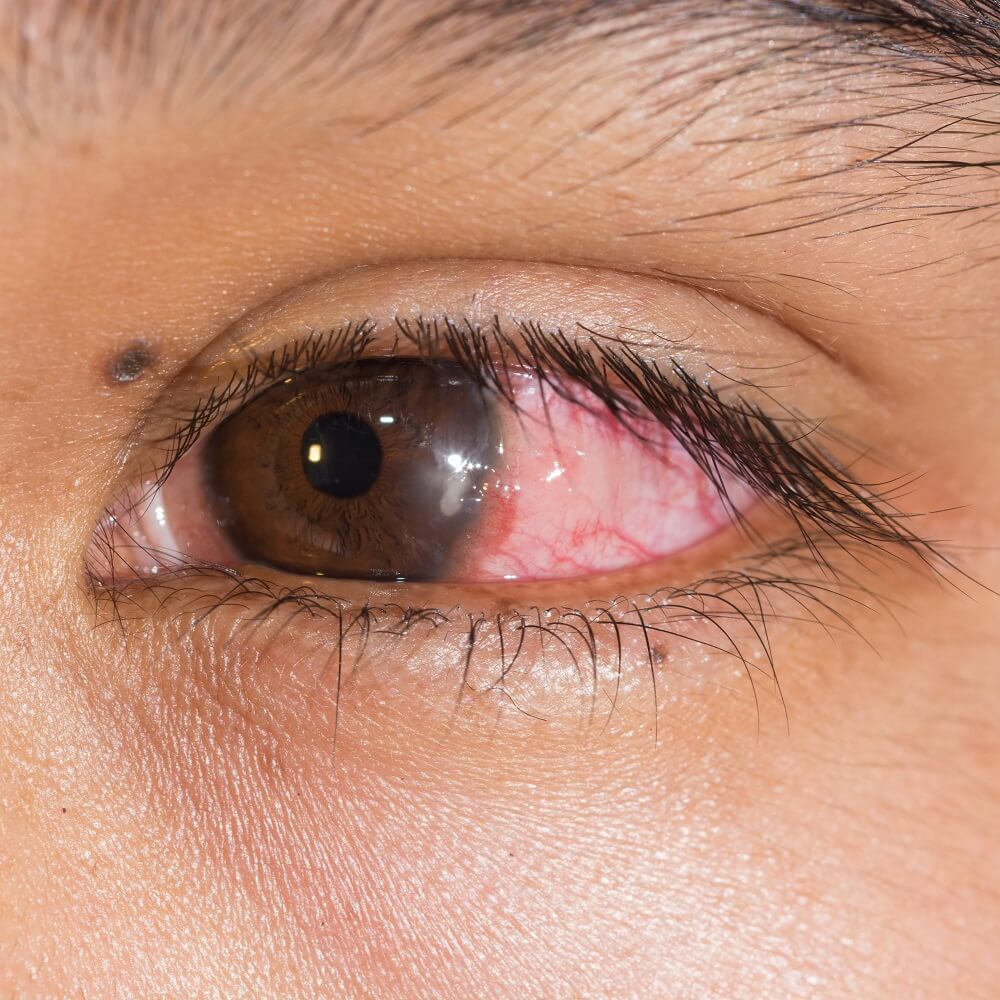
Επιδημιολογικά Στοιχεία
Γενικά περί Κερατίτιδας & Μικροβιακής Κερατίτιδας
Το 2010, ~ 700.000 επισκέψεις έγιναν για κερατίτιδα στις Η.Π.Α. με τη πλειονότητα (76.5%) να λαμβάνει αντιμικροβιακή θεραπεία [6,19]. 230.000 ξεχωριστές επισκέψεις για κερατοειδικές ανωμαλίες σχετικά με Φ.Ε. επαφής πραγματοποιήθηκαν, με το ~ 70% να λαμβάνει αντιμικροβιακή συνταγή, με τα συνολικά περιστατικά κερατίτιδων να υπολογίζονται ~ 1.000.000 ετησίως [6,19]. Το 20.5% των επισκέψεων ήταν από ηλικίες < 25 ετών, το 29.2% από ηλικίες 25 – 44, 25.3% από ηλικίες 45 – 65 ετών και για το 25% από ηλικίες άνω των 65 [19]. Σε μελέτη στη Κίνα (περιοχές Hubei) δείγμα 26.305 ατόμων με μέση ηλικία 41.8 ± 19.4 έτη, έδειξε πως ο επιπολασμός των κερατοειδικών παθήσεων ήταν 0.8%, ενώ, των μικροβιακών κερατίτιδων 0.15%, αποτελώντας ταυτόχρονα τη βασική αιτία (85.7%) κερατοειδικής τύφλωσης [13]. Η συχνότητα εμφάνισης εξαιτίας ιού ήταν 0.065%, βακτηρίου 0.068% και μύκητα 0.015% [13], με τη πλειοψηφία των περιστατικών με έλκος κερατοειδούς να εμφανίζεται τη περίοδο Οκτώβριος – Μάρτιος σε έρευνα στο Texas (μεταξύ 2012 – 2018) [6] και με προδιαθεσικούς παράγοντες στην έρευνα της Κίνας να αποτελούν οι γυναίκες (έρευνα στη νότια Ινδία αναφέρει μεγαλύτερη συχνότητα εμφάνισης σε μέσης ηλικίας άντρες σε σχέση με γυναίκες [22]), τα άτομα άνω των 60 ετών, τα άτομα με χαμηλό μορφωτικό επίπεδο και με τους κατοίκους αγροτικών περιοχών να εμφανίζουν μεγαλύτερη τάση για παθήσεις του κερατοειδούς [13]. Σε επιδημιολογική μελέτη στη California η συχνότητα εμφάνισης έλκους κερατοειδούς βρέθηκε ~ 27.6 / 100.000 ανά έτος (με τη συχνότητα εμφάνισης να είναι σημαντικά μεγαλύτερη σε χρήστες φ.ε.) [22], με άλλη μελέτη να αναφέρει πως ο επιπολασμός ελκών κερατοειδούς στις νοτιότερες περιοχές της Αγγλίας έφτανε τα 478 / 100.000 [13], ενώ, υπολογίζεται πως ~ 1.500.000 – 2.000.000 περιστατικών ελκών κερατοειδούς παρουσιάζονται στις αναπτυσσόμενες χώρες [10] (στην Ινδία παρατηρήθηκε πως το 44% όλων των κεντρικών ελκών ήταν από μύκητα [13]). Σε έρευνα που έγινε στο Rochester της Μινεσότα ο επιπολασμός των επιθηλιακών παθολογιών ήταν στο 15.6 / 100.000 ανά έτος και των παθολογιών του στρώματος στο 2.6 / 100.000 ανά έτος. [22]
Ανάλογα τη γεωγραφική τοποθεσία και το τρόπο διεξαγωγής της μελέτης, τα περιστατικά μικροβιακής κερατίτιδας υπολογίστηκαν μεταξύ εύρους 2.5 – 799 / 100.000 πληθυσμό ανά έτος, με την εμφάνισης να είναι πιο μεγάλη σε αναπτυσσόμενες χώρες [1]. Τα περιστατικά Μ.Κ. στις Ηνωμένες Πολιτείες Αμερικής (Η.Π.Α.) καταγράφουν ένα μέσο όρο ~ 11 / 100.000 ανά έτος (71.000 / έτος) [10,13,17], ενώ, σε αναπτυσσόμενες χώρες όπως το Νεπάλ και η νότια Ινδία καταγράφηκε επιπολασμός 799 / 100.000 ανά έτος και 113 / 100.000 ανά έτος αντίστοιχα [1,13]. Στη Ταΐβάν σε έρευνα με 2.071 άτομα (n = 2.071) καταγράφηκε αύξηση στην εμφάνιση μικροβιακής κερατίτιδας από 8.4 / 100.000 το 2002 σε 20.2 / 100.00 το 2013 [23]. Παλαιότερες μελέτες σχετικά με τη Μ.Κ. έχουν δείξει επιπολασμό 2.5 – 27.6 / 100.000 ανά έτος στις Η.Π.Α και 2.6 – 40.3 / 100.000 στο Ηνωμένο Βασίλειο (Η.Β.) [1]. Σε πιο πρόσφατη μελέτη στο Νότιγχαμ (Η.Β.) παρατηρήθηκε σταθερό ποσοστό 37.7 / 100.000 ανά έτος μεταξύ 2007 – 2019 [1] και σε αντίστοιχη μελέτη στην Αυστραλία παρατηρήθηκε χαμηλός επιπολασμός της τάξεως του 6.6 / 100.000 ανά έτος μεταξύ 2005 – 2015 [1]. Η μικροβιακή κερατίτιδα σύμφωνα με μελέτες έχει αυξημένη επώαση τη καλοκαιρινή περίοδο, γεγονός που ενδεχομένως να οφείλεται στην αυξημένη χρήση φακών επαφής και στην δραστηριοτήτων σε περιοχές με νερά[1].
Σε έρευνα με πάνω από 500 ασθενείς με μικροβιακή κερατίτιδα παρατηρήθηκε πως επηρεάζει κυρίως άτομα ηλικίας μεταξύ 30 – 55 ετών, με τις ηλικίες 45 – 55 να εκδηλώνουν Μ.Κ. εξαιτίας τραύματος, τις ηλικίες 24 – 40 εξαιτίας φ.ε. και τους ηλικιωμένους να έχουν αυξημένη πιθανότητα για κακή εξέλιξη της νόσου στην όραση τους (40% – 75% είχε ο.ο. < 6/60) και υψηλότερα ποσοστά επιπλοκών όπως τήξη κερατοειδούς, διάτρηση, κ.α., ενώ, φαίνεται πως σε παιδιά μικρότερα των 15 ετών η μικροβιακή κερατίτιδα αποτελεί το 2ο συχνότερο αίτιο οπτικής αναπηρίας στην Uganda [1]. Άλλη έρευνα (στο νότιο Τέξας) με δείγμα 181 ατόμων (n = 181) με θετικές καλλιέργειες σε κάποιο μικροοργανισμό αναφέρουν μέση ηλικία προσβολής τα 48.3 έτη, με το 6.1% να είναι κάτω των 18 ετών, το 29.3% 18-40 και το 64.6% άνω των 40 ετών [6] ενώ, έρευνα με 2.071 άτομα (n = 2.071) έδειξε μέγιστη συχνότητα εμφάνισης σε ηλικίες μεταξύ 18-40 ετών [23]. Η πλειονότητα της βιβλιογραφίας δεν αναφέρει διαφορά (όχι τουλάχιστον αξιοσημείωτη, ελάχιστη ενδεχομένως αυξημένη στις γυναίκες) σχετικά με την εμφάνιση Μ.Κ. σε άντρες και γυναίκες [1,2,6]. Ενδεχομένως, αυτό που μπορούμε να διαχωρίσουμε μεταξύ των φύλων είναι το αίτιο που οδηγεί στην ανάπτυξη Μ.Κ., σύμφωνα με μελέτη, οι άντρες αναπτύσσουν Μ.Κ. εξαιτίας τραύματος (74% – 78%) ενώ οι γυναίκες εξαιτίας φ.ε. (57% – 69%) [1]. Σύμφωνα με αποτελέσματα μελέτης στο νότιο Τέξας, η φυλή ενδεχομένως να αποτελεί παράγοντα προδιάθεσης μικροβιακής κερατίτιδας.
Συγκεκριμένα, οι ισπανικής καταγωγής αποτελούσαν το ~57% του δείγματος, οι καυκάσιοι το 33.7%, οι αφροαμερικανοί το 4.4%, ασιατικής καταγωγής το 1.7% και το υπόλοιπο 3.3% καταγράφηκε ως ‘’άλλο’’ [6]. Επιπλέον, παθολογίες που συσχετίζονται με την ανάπτυξη μικροβιακής κερατίτιδας αποτελούν, η χρήση φ.ε., το τραύμα, παθήσεις της οφθαλμικής επιφάνειας (με τις παθήσεις των μειβομιανών αδένων να αποτελούντο συχνότερο αίτιο, ~79% [1] μεταξύ των παθήσεων της οφθαλμικής επιφάνειας που εμπλέκονται με Μ.Κ), η χρήση τοπικών στεροειδών, η ανοσοκαταστολή, κ.α. [1]. Σε άλλη μελέτη που πραγματοποιήθηκε στη Ταΐβάν σε δείγμα 704 ασθενών (n = 704) το 33.99% είχε κάποιο επιπλέον ρίσκο, με την πιο συχνή τριάδα να αποτελείται από το διαβήτη σε ποσοστό 11.52%, το οφθαλμικό τραύμα σε ποσοστό 10.55% και τη ξηροφθαλμία σε ποσοστό 8.72% [23], ακόμα, οι γηραιότεροι σε ηλικία, οι χρήστες τοπικών στεροειδών, οι χρήστες αντιγλαυκωματικών και αυτοί με συστημικές παθολογίες (επιδημιολογική έρευνα κατέγραψε πως τα αυτοάνοσα ήταν υπεύθυνα ή συσχετίζονταν με κερατίτιδα σε συχνότητα 3 / 1.000.000 ανά έτος [22]) ήταν πιο πιθανό να νοσηλευτούν και να χρειαστούν χειρουργική αντιμετώπιση για αντιμετώπιση της Μ.Κ. [23]. Περαιτέρω, άλλες μεγάλες μελέτες έχουν δείξει πως ο διαβήτης συσχετίζεται με Μ.Κ. σε ποσοστό 8% – 16% [1].
Σχετικά με τα κόστη νοσηλείας και θεραπείας.
Η μικροβιακή κερατίτιδα ευθύνεται για μεγάλη οικονομική επιβάρυνση στη κοινωνία, με έρευνα στις Η.Π.Α. το 2010 να δείχνει πως ~ 175.000.000 δολάρια [6,19,33] ξοδεύονται για τη θεραπευτική αγωγή, με τα έξοδα στην Αμερική το 2010 να φτάνουν τα 58.000.000 [17], στη Ταΐβάν οι πολίτες άνω των 40 ετών οφείλονταν για το 80% των εξόδων για την αντιμετώπιση της Μ.Κ. με τη κορύφωση στις δαπάνες νοσηλείας να καταγράφεται σε ηλικίες άνω των 65 ετών [23]. Ωστόσο, σε γενικές γραμμές το πραγματικό οικονομικό βάρος υποτιμάται. Σε μελέτη που πραγματοποιήθηκε στην Αυστραλία σχετικά με τη συσχέτιση Μ.Κ. και Φ.Ε. καταγράφηκε το σχετιζόμενο κόστος (κρεβάτια, εξετάσεις, φάρμακα, κτλ.) το οποίο έφτανε τα 5.515 AU$ για σοβαρά περιστατικά με απώλεια όρασης, τα 1.596 AU$ για σοβαρά περιστατικά χωρίς απώλεια όρασης και τα 795 AU$ για μέτριας βαρύτητας [17].
Τέλος, στις Η.Π.Α. ~ 2.000.000 / έτος μολύνονται με μικροοργανισμό με αντίσταση στα αντιβιοτικά, ποσό που ισοδυναμεί με κόστος 20 δισεκατομμύρια δολάρια στο σύστημα υγείας, ενώ, μελέτη στο Η.Β. υπολόγισε πως μέχρι το 2050 αναμένονται έξοδα που θα ξεπερνάνε τα 100 τρις δολάρια παγκοσμίως όσο αφορά την αντίσταση των μικροβίων σε αντιβιοτικά [1].

Βακτηριακή Κερατίτιδα
Η βακτηριακή κερατίτιδα αποτελεί κύρια αιτία μικροβιακής κερατίτιδας στο δυτικό κόσμο[1,17] με μελέτη σε 297 άτομα (n = 297)[2] να δείχνει πως η βακτηριακή κερατίτιδα αποτελούσε το 64.6% των περιστατικών (με το σταφυλόκοκκο coagulase – να είναι πιθανότατα το συχνότερο αίτιο σύμφωνα με έρευνα στο νότιο Τέξας [6]), η ιογενής το 3.4% και οι μύκητες το 1% [2]. Έρευνα στο νότιο τμήμα του Τέξας μεταξύ 2012 – 2018 παρουσιάζει τη κορύφωση εμφάνισης της δύο φορές το χρόνο, τις περιόδους Μάρτιο και Νοέμβριο – Δεκέμβριο[6]. Στο Ηνωμένο Βασίλειο η Β.Κ. αποτελούσε το 91% – 93% των περιστατικών, στη βόρεια Αμερική το 86% – 92%, στη νότια Αμερική το 79% – 88%, στη μέση Ανατολή το ~ 92% και στην Αυστραλασία 93% – 100%[1], με τη πολυμικροβιακή κερατίτιδα (ταυτόχρονη μόλυνση από 2 ή 2+ μικροοργανισμούς) να αποτελεί το 2% – 15% όλων των μορφών Μ.Κ.[1], με άλλη έρευνα να παρουσιάζει ποσοστό της τάξεως του 10.4% και να αναφέρει αύξηση σε σχέση με παλαιότερα (2% – 4.8%)[2].
Στην Ασία (και άλλες αναπτυσσόμενες περιοχές, π.χ. Ινδία) το βασικό αίτιο ήταν το τραύμα [1,17], με το 54% – 70% των περιστατικών να καταγράφεται σε αγρότες [1] και το 11% – 17% με επαγγέλματα που σχετίζονται με χειρωνακτική εργασία [1]. Το τραύμα στη πλειονότητα των περιστατικών οδηγούσε σε μικροβιακή κερατίτιδα μυκητιασικής αιτιολογίας σε ποσοστό 47% – 83% σε περιοχές όπως η Ασία και η Αφρική, με μελέτες να δείχνουν πως η πρόγνωση είναι χειρότερη σε περιστατικά τραυματικού αιτίου [1]. Σε άλλη μελέτη που πραγματοποιήθηκε στην Uganda [14] σε δείγμα 270 ατόμων (n = 270), το 62% είχε προσβληθεί από μύκητες, το 7% από μίξη μύκητα και βακτηρίου, το 7% από βακτήρια και στο 24% δεν βρέθηκε ο υπεύθυνος μικροοργανισμός [14].
Μικροβιακή Κερατίτιδα & Φακοί Επαφής
Η πρώτη μεγάλη επιδημιολογική μελέτη σχετικά με τη συσχέτιση φ.ε. και μ.κ. έγινε το 1989, με τη συχνότητα εμφάνισης να είναι 4.1 / 10.000, ενώ, σε μεταγενέστερη μελέτη το 2008 αναφέρθηκε συχνότητα 1.9 / 10.000, αποτέλεσμα παρόμοιο και με άλλες έρευνες [9]. Μελέτη που έγινε στις βόρειες περιοχές της California έδειξε πως υπάρχει 9.3 φορές επιπλέον συχνότητα εμφάνισης Μ.Κ. σε χρήστες Φ.Ε. έναντι σε μη χρήστες, με την εμφάνιση να υπολογίζεται σε 130.4 / 100.000 και 14 / 100.000 ανά έτος αντίστοιχα [1]. Σε δείγμα άνω των 200 ατόμων παρατηρήθηκε πως η χρήση Φ.Ε. ήταν ο κύριος προδιαθεσικός παράγοντας με εύρος 29% – 64% σε αναπτυγμένες χώρες όπως η Πορτογαλία, η Γαλλία, η Σουηδία, οι Η.Π.Α., η Σιγκαπούρη και η Αυστραλία, ενώ, σε αναπτυσσόμενες μόνο για ποσοστό 0% – 18% [1], ενώ, μελέτη εφτά ετών σε δείγμα 297 ατόμων (n = 297) έδειξε πως οι φακοί επαφής αποτελούσαν το βασικό ρίσκο (33.2%).[2]
Τα περιστατικά Μ.Κ. που συσχετίζονται με φ.ε. υπολογίζονται σε 2 – 4 / 10.000 μαλακών καθημερινής χρήσης και 20 / 10.000 σε μαλακούς παρατεταμένης χρήσης [9,11,19], με ενδιαφέρον στοιχείο να αποτελεί ότι οι περιστασιακοί χρήστες είχαν αυξημένο κίνδυνο μόλυνσης σε σχέση με τους σταθερούς χρήστες [9].
Σχετικά με τον τύπο του φ.ε., οι σιλικόνης – υδρογέλης μειώνουν τις επιπλοκές που σχετίζονται με υποξεία αλλά δε μηδενίζουν τη πιθανότητα έκθεσης σε παθογόνους μικροοργανισμούς, με πρόσφατη μελέτη να αναφέρει πως δεν υπάρχει μείωση του ρίσκου για β.κ. [9,11]. Οι χρήστες ημερήσιας αντικατάστασης είχαν χαμηλότερο ποσοστό επιπλοκών, χαμηλότερο ποσοστό σοβαρών μορφών και χαμηλότερο ποσοστό απώλειας όρασης σε περίπτωση μόλυνσης [11]. Τα περιστατικά μικροβιακής κερατίτιδας σε άκαμπτους αεροδιαπερατούς φ.ε. καταγράφουν ένα εύρος μεταξύ 0.4 – 5.2 / 10.000 πληθυσμό [19] ενώ στη βιβλιογραφία αναφέρεται και εύρος 0.8 – 4.0 / 10.000 [9].
Όσο αφορά πιο ‘’ιδιαίτερες’’ κατηγορίες και συγκεκριμένα τους ορθοκερατολογικούς και τους κοσμητικούς φακούς επαφής, ασφαλή συμπεράσματα δεν μπορούν να εξαχθούν εξαιτίας του μικρού δείγματος χρηστών. Υπάρχουν αναφορές πως οι οι χρήστες ορθοκερατολογικών εμφανίζουν Μ.Κ. σε ποσοστό 7.7 / 10.000 [9], ωστόσο, άλλη πιο αξιόπιστη μελέτη με δείγμα 1.317 (n = 1.317) σχετικά με την ορθοκερατολογία (ortho – k) και τη συσχέτιση της με τη μικροβιακή κερατίτιδα σε ενήλικες (640, 49%) και παιδιά < 18 ετών (677, 51%) έδειξε πως η συχνότητα εμφάνισης υπολογίστηκε στο 13.9 / 10.000, ενώ, δε καταγράφηκε υψηλότερη συχνότητα εμφάνισης σε παιδιά σε σχέση με ενήλικες. Ωστόσο, διηθητικά συμβάντα παρατηρήθηκαν κυρίως στην ομάδα ηλικίας κάτω των 18 ετών [11].
Σε έρευνα μεταξύ 2007 – 2009 σχετικά με τους κοσμητικούς Φ.Ε. και τη συσχέτιση τους με Μ.Κ. έδειξε πως από τους 256 οι 32 (12.5%) ήταν χρήστες κοσμητικών. Κάποια από τα σημεία που καταγράφηκαν ήταν πως οι χρήστες ήταν νεαρότερης ηλικίας και με μικρότερη εμπειρία στην εφαρμογή φακών επαφής. Ακόμα, οι χρήστες δε λάμβαναν τους φακούς επαφής τους από κάποιον επαγγελματία υγείας των οφθαλμών ή εφαρμοστή φ.ε., αυξάνοντας με αυτό το τρόπο το ρίσκο ίσως και 12,3 φορές. Περαιτέρω, οι χρήστες δε φρόντιζαν όπως θα έπρεπε τους φ.ε. αυξάνοντας το κίνδυνο κατά 26.5 φορές [11].
Τέλος, το 81% [18] από αυτούς που είχαν μόλυνση κερατοειδούς και χρησιμοποιούσαν φ.ε. είχαν μολυνθεί από ψευδομονάδα ή ψευδομονάδα σχετιζόμενη με άλλα Gram – βακτήρια [18]. Σε περίπτωση που το αίτιο είναι βακτηριακής προέλευσης το 11% – 14% χάνει σημαντικά την όραση του (2 ή 2+ γραμμές) [11].
ΒΙΒΛΙΟΓΡΑΦΙΑ 1. Ting, D.S.J., Ho, C.S., Deshmukh, R. et al. Infectious keratitis: an update on epidemiology, causative microorganisms, risk factors, and antimicrobial resistance. Eye 35, 1084–1101 (2021). https://doi.org/10.1038/s41433-020-01339-3 2.Tena D, Rodríguez N, Toribio L, González-Praetorius A. Infectious Keratitis: Microbiological Review of 297 Cases. Jpn J Infect Dis. 2019 Mar 25;72(2):121-123. doi: 10.7883/yoken.JJID.2018.269. Epub 2018 Oct 31. PMID: 30381686. 3. Austin A, Lietman T, Rose-Nussbaumer J. Update on the Management of Infectious Keratitis. Ophthalmology. 2017 Nov;124(11):1678-1689. doi: 10.1016/j.ophtha.2017.05.012. Epub 2017 Sep 21. PMID: 28942073; PMCID: PMC5710829. 4. Teweldemedhin, M., Gebreyesus, H., Atsbaha, A.H. et al. Bacterial profile of ocular infections: a systematic review. BMC Ophthalmol 17, 212 (2017). https://doi.org/10.1186/s12886-017-0612-2 5. Dakhil TAB, Stone DU, Gritz DC. Adjunctive Therapies for Bacterial Keratitis. Middle East Afr J Ophthalmol. 2017 Jan-Mar;24(1):11-17. doi: 10.4103/meajo.MEAJO_264_16. PMID: 28546687; PMCID: PMC5433122. 6. Puig M, Weiss M, Salinas R, Johnson DA, Kheirkhah A. Etiology and Risk Factors for Infectious Keratitis in South Texas. J Ophthalmic Vis Res. 2020 Apr 6;15(2):128-137. doi: 10.18502/jovr.v15i2.6729. PMID: 32308946; PMCID: PMC7151511. 7. Aurell S, Granstam E. Bacterial keratitis in a Swedish county hospital: management and clinical outcome. Acta Ophthalmol. 2016 May;94(3):e248-9. doi: 10.1111/aos.12935. Epub 2015 Dec 23. PMID: 26694979; PMCID: PMC5064624. 8. Eltis M. Contact-lens-related microbial keratitis: case report and review [Queratitis microbiana relacionada con lentes de contacto: caso clínico y análisis]. J Optom. 2011;4(4):122-127. doi:10.1016/S1888-4296(11)70053-X 9. Zimmerman A, Nixon A, Rueff E. Contact lens associated microbial keratitis: practical considerations for the optometrist. Clin Optom (Auckl). 2016;8:1-12 https://doi.org/10.2147/OPTO.S66424 10. Hind M. Alkatan, Rakan S. Al-Essa,Challenges in the diagnosis of microbial keratitis: A detailed review with update and general guidelines,Saudi Journal of Ophthalmology,Volume 33, Issue 3,2019, Pages 268-276,ISSN 1319-4534,https://doi.org/10.1016/j.sjopt.2019.09.002. 11. Nicole Carnt, Chameen Samarawickrama, Andrew White & Fiona Stapleton (2017) The diagnosis and management of contact lens‐related microbial keratitis, Clinical and Experimental Optometry, 100:5, 482-493, DOI: 10.1111/cxo.12581 12. Khalili MR, Jahadi HR, Karimi M, Yasemi M. Corneal Collagen Cross-linking for Treatment of Bacterial and Herpetic Keratitis. J Clin Diagn Res. 2017 Jul;11(7):NC12-NC16. doi: 10.7860/JCDR/2017/24863.10253. Epub 2017 Jul 1. PMID: 28892949; PMCID: PMC5583818. 13. Cao, J., Yang, Y., Yang, W. et al. Prevalence of infectious keratitis in Central China. BMC Ophthalmol 14, 43 (2014). https://doi.org/10.1186/1471-2415-14-43 14. Simon Arunga, Guyguy M. Kintoki, James Mwesigye, Bosco Ayebazibwe, John Onyango, Joel Bazira, Rob Newton, Stephen Gichuhi, Astrid Leck, David Macleod, Victor H. Hu & Matthew J. Burton (2020) Epidemiology of Microbial Keratitis in Uganda: A Cohort Study, Ophthalmic Epidemiology, 27:2, 121-131, DOI: 10.1080/09286586.2019.1700533 15. Jaya Devi Chidambaram, Namperumalsamy Venkatesh Prajna, Palepu Srikanthi, Shruti Lanjewar, Manisha Shah, Shanmugam Elakkiya, Prajna Lalitha & Matthew J. Burton (2018) Epidemiology, risk factors, and clinical outcomes in severe microbial keratitis in South India, Ophthalmic Epidemiology, 25:4, 297-305, DOI: 10.1080/09286586.2018.1454964 16. Lakhundi S, Siddiqui R, Khan NA. Pathogenesis of microbial keratitis. Microb Pathog. 2017 Mar;104:97-109. doi: 10.1016/j.micpath.2016.12.013. Epub 2016 Dec 18. PMID: 27998732. 17. Lin A, Rhee MK, Akpek EK, Amescua G, Farid M, Garcia-Ferrer FJ, Varu DM, Musch DC, Dunn SP, Mah FS; American Academy of Ophthalmology Preferred Practice Pattern Cornea and External Disease Panel. Bacterial Keratitis Preferred Practice Pattern®. Ophthalmology. 2019 Jan;126(1):P1-P55. doi: 10.1016/j.ophtha.2018.10.018. Epub 2018 Oct 23. PMID: 30366799. 18. FARIAS, Roberta; PINHO, Luma; SANTOS, Reinaldo. Perfil epidemiológico da ceratite infecciosa. Rev Bras Oftalmol., v. 76, n. 3, p. 116-120, Jun. 2017. 19. Sarah A. Collier, Michael P. Gronostaj, PharmD1, Amanda K. MacGurn,, Jennifer R. Cope,Kate L. Awsumb, Jonathan S. Yoder, Michael J. Beach, Estimated Burden of Keratitis — United States, 2010, November 14, 2014 / 63(45);1027-1030, https://www.cdc.gov/mmwr/preview/mmwrhtml/mm6345a3.htm 20. Chan TC, Agarwal T, Vajpayee RB, Jhanji V. Cross-linking for microbial keratitis. Curr Opin Ophthalmol. 2016 Jul;27(4):348-52. doi: 10.1097/ICU.0000000000000271. PMID: 27093100. 21. https://www.cdc.gov/contactlenses/bacterial-keratitis.html 22. Singh P, Gupta A, Tripathy K. Keratitis. [Updated 2021 Feb 14]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2021 Jan- 23. Yeo-Yang Koh, Chi-Chin Sun, Ching-Hsi Hsiao, Epidemiology and the Estimated Burden of Microbial Keratitis on the Health Care System in Taiwan: A 14-Year Population-Based Study, American Journal of Ophthalmology, Volume 220, 2020, Pages 152-159, ISSN 0002-9394, https://doi.org/10.1016/j.ajo.2020.07.026.,(https://www.sciencedirect.com/science/article/pii/S0002939420303834) 24. Ανδρόνικος Χρυσανθόπουλος, ΕΠΙΠΕΦΥΚΙΤΙΔΑ, διπλωματική εργασία, ΠΑΔΑ, Ιούλιος 2021 25. Antony Pane, Peter Simcock, ΠΡΑΚΤΙΚΗ ΟΦΘΑΛΜΟΛΟΓΙΑ – ΟΔΗΓΟΣ ΕΠΙΒΙΩΣΗΣ ΓΙΑ ΙΑΤΡΟΥΣ ΚΑΙ ΟΠΤΟΜΕΤΡΕΣ, ΕΚΔΟΣΕΙΣ GOTSIS, Σεπτέμβριος 2011, ISBN: 978-960-9427-10-4, ΣΕΛ. 84 – 85 26. Timothy L. Jackson (επιστημονική επιμέλεια), Ευαγγελία Παπαβασιλείου, Νικόλαος Γεωργακαράκος (επιμέλεια ελληνικής έκδοσης), ΕΓΧΕΙΡΙΔΙΟ ΟΦΘΑΛΜΟΛΟΓΙΑΣ MOORFIELDS, UNIVERSITY STUDIO PRESS, 2019, ISBN: 978-960-12-2457-2, ΣΕΛ. 191 – 193 27. DAVID J. SPALTON, ROGER A. HITCHINGS, PAUL A. HUNTER & JAMES C H TAN (associate editor),Σωτήρης Π. Γαρταγάνης (επιμέλεια ελληνικής έκδοσης) ΑΤΛΑΣ ΚΛΙΝΙΚΗΣ ΟΦΘΑΛΜΟΛΟΓΙΑΣ ΤΡΙΤΗ ΕΚΔΟΣΗ, ΕΠΙΣΤΗΜΟΝΙΚΕΣ ΕΚΔΟΣΕΙΣ ΠΑΡΙΣΙΑΝΟΥ, 2009, ISBN: 978-960-394-594-9, ΣΕΛ. 171 – 177 28. Christopher J. Rapuano, Adam T. Gerstenblith, Michael P Rabinowitz, Behin I. Barahimi, Mark A. Friedberg, Christopher M. Fecarotta, ΕΓΧΕΙΡΙΔΙΟ ΟΦΘΑΛΜΟΥ WILLS 6η έκδοση, ΚΩΝΣΤΑΝΤΑΡΑΣ ΙΑΤΡΙΚΕΣ ΕΚΔΟΣΕΙΣ, 2016, ISBN: 978 – 960 – 583 – 086 – 1, ΣΕΛ. 74 – 78 29. Christopher J. Rapuano, ΕΓΧΡΩΜΟΣ ΑΤΛΑΣ ΚΑΙ ΣΥΝΟΨΗ ΚΛΙΝΙΚΗΣ ΟΦΘΑΛΜΟΛΟΓΙΑΣ ΚΕΡΑΤΟΕΙΔΗΣ, Ιατρικές Εκδόσεις Κωνσταντάρας, Αθήνα 2014, ISBN: 978 – 960 – 6802 – 56 – 0, ΣΕΛ. 168 – 178 30. Κ.ΚΑΤΣΟΥΛΟΣ, Δ. ΜΑΚΡΥΝΙΩΤΗ, Γ. ΑΣΗΜΕΛΛΗΣ, Λ ΚΑΡΑΓΕΩΡΓΙΑΔΗΣ, Σ. ΚΩΝΣΤΑΝΤΑΚΟΠΟΥΛΟΣ, Η. ΣΑΠΟΥΝΑΚΗΣ Β. ΦΩΤΕΙΝΑΚΗΣ, ΦΑΚΟΙ ΕΠΑΦΗΣ ΕΠΙΣΤΗΜΗ ΚΑΙ ΒΑΣΙΚΕΣ ΑΡΧΕΣ – ΚΛΙΝΙΚΗ ΠΡΑΚΤΙΚΗ & ΕΦΑΡΜΟΓΕΣ, ΕΚΔΟΣΕΙΣ ΣΥΓΧΡΟΝΗ ΓΝΩΣΗ, 2010, ISBN: 960-985-313-7, ΣΕΛ. 11:32 – 11:37 31. ΜΕΛΗ ΔΕΠ Α’ ΟΦΘΑΛΜΟΛΟΓΙΚΗΣ ΚΛΙΝΙΚΗΣ ΕΚΠΑ, οφθαλμολογία, εκδόσεις Π.Χ. ΠΑΣΧΑΛΙΔΗΣ, ΚΥΠΡΟΣ 2010,Σελ. 53-65, ISBN: 978-960-489-075-0, ΣΕΛ. 78 -79 32. Anar Maurya, Managing Contact Lens-Related Bacterial Infections, REVIEW OF CORNEA & CONTACT LENSES, SEPTEMBER 2016, P: 18 – 22 33. Fast Facts, CDC, https://www.cdc.gov/contactlenses/fast-facts.html






